Psoríase é uma doença de pele que se caracteriza pelo aparecimento de lesões avermelhadas e descamativas, em geral com casca esbranquiçada que se localizam preferencialmente junto à raiz dos cabelos, nos cotovelos e nos joelhos. Por ser uma doença crônica, uma vez manifesta, precisa ser tratada pela vida toda. Embora às vezes desapareçam completamente, as lesões podem reaparecer de tempos em tempos, em especial, no inverno. Pessoas com psoríase precisam saber que não têm uma doença contagiosa e que o estresse favorece o aparecimento das crises. Exposição ao sol e hidratar a pele são duas recomendações importantes para o tratamento da psoríase.
CARACTERÍSTICAS DA DOENÇA
Drauzio - Você poderia citar as principais características da psoríase?
Luis Torezan - A psoríase pertence ao grupo das doenças  eritemodescamativas. Caracteriza-se por lesões bem delimitadas, normalmente em placas – as menores são chamadas pápulas -, eritemas e descamações mais evidentes e grosseiras, principalmente na tríade couro cabeludo, cotovelo e joelho.
eritemodescamativas. Caracteriza-se por lesões bem delimitadas, normalmente em placas – as menores são chamadas pápulas -, eritemas e descamações mais evidentes e grosseiras, principalmente na tríade couro cabeludo, cotovelo e joelho.
 eritemodescamativas. Caracteriza-se por lesões bem delimitadas, normalmente em placas – as menores são chamadas pápulas -, eritemas e descamações mais evidentes e grosseiras, principalmente na tríade couro cabeludo, cotovelo e joelho.
eritemodescamativas. Caracteriza-se por lesões bem delimitadas, normalmente em placas – as menores são chamadas pápulas -, eritemas e descamações mais evidentes e grosseiras, principalmente na tríade couro cabeludo, cotovelo e joelho.
Drauzio - Vamos mostrar algumas imagens de lesões provocadas pela psoríase. Na imagem 1, elas aparecem junto ao couro cabeludo.
Luis Torezan - As lesões em placas da imagem 1 apresentam eritema descamativo, ou seja, vermelhidão e descamação típicas da psoríase.
Drauzio - São lesões que se parecem com as da dermatite seborreica?
Luis Torezan - Muitas vezes, pode surgir um quadro chamado de seboríase, ou seja, um quadro de dermatite seborreica associado ao de psoríase, e isso impede um diagnóstico clínico conclusivo, porque nem mesmo a biópsia confirma uma ou outra hipótese. Só anos mais tarde, com o evoluir da doença, torna-se possível dizer se é um caso de dermatite ou de psoríase. Em geral, quando a lesão se localiza na orla do couro cabeludo, costuma ser psoríase. Quando é mais difusa e se espalha por todo o couro cabeludo, apresentando uma descamação mais fina (que se chama furfurácea), um pouco mais de oleosidade e vermelhidão menos intensa costuma ser dermatite seborreica.
seboríase, ou seja, um quadro de dermatite seborreica associado ao de psoríase, e isso impede um diagnóstico clínico conclusivo, porque nem mesmo a biópsia confirma uma ou outra hipótese. Só anos mais tarde, com o evoluir da doença, torna-se possível dizer se é um caso de dermatite ou de psoríase. Em geral, quando a lesão se localiza na orla do couro cabeludo, costuma ser psoríase. Quando é mais difusa e se espalha por todo o couro cabeludo, apresentando uma descamação mais fina (que se chama furfurácea), um pouco mais de oleosidade e vermelhidão menos intensa costuma ser dermatite seborreica.
 seboríase, ou seja, um quadro de dermatite seborreica associado ao de psoríase, e isso impede um diagnóstico clínico conclusivo, porque nem mesmo a biópsia confirma uma ou outra hipótese. Só anos mais tarde, com o evoluir da doença, torna-se possível dizer se é um caso de dermatite ou de psoríase. Em geral, quando a lesão se localiza na orla do couro cabeludo, costuma ser psoríase. Quando é mais difusa e se espalha por todo o couro cabeludo, apresentando uma descamação mais fina (que se chama furfurácea), um pouco mais de oleosidade e vermelhidão menos intensa costuma ser dermatite seborreica.
seboríase, ou seja, um quadro de dermatite seborreica associado ao de psoríase, e isso impede um diagnóstico clínico conclusivo, porque nem mesmo a biópsia confirma uma ou outra hipótese. Só anos mais tarde, com o evoluir da doença, torna-se possível dizer se é um caso de dermatite ou de psoríase. Em geral, quando a lesão se localiza na orla do couro cabeludo, costuma ser psoríase. Quando é mais difusa e se espalha por todo o couro cabeludo, apresentando uma descamação mais fina (que se chama furfurácea), um pouco mais de oleosidade e vermelhidão menos intensa costuma ser dermatite seborreica.
Drauzio - A imagem 2 mostra uma lesão localizada atrás do pavilhão auditivo. É um caso de psoríase ou de dermatite seborreica?
pavilhão auditivo. É um caso de psoríase ou de dermatite seborreica?
 pavilhão auditivo. É um caso de psoríase ou de dermatite seborreica?
pavilhão auditivo. É um caso de psoríase ou de dermatite seborreica?
Luis Torezan - É um caso clássico de psoríase, embora nessa região também ocorra com menos frequência a dermatite seborreica. Na imagem 3, dá para ver como a lesão de psoríase é bem delimitada. Pode-se até traçar uma linha fechando um círculo ao seu redor.
Drauzio - Na dermatite seborreica os bordos são menos nítidos?
Luis Torezan - Se rasparmos os cabelos de uma pessoa com psoríase, iremos identificar lesões esparsas, uma aqui, outra ali. Nos casos de dermatite seborreica, a vermelhidão é difusa e generalizada.
Drauzio - Que tipo de lesões são essas na palma da mão na  imagem 4?
imagem 4?
 imagem 4?
imagem 4?
Luis Torezan - Lesões em placas como essas, que podem confluir, são próprias da psoríase. Na dermatite seborreica, não existe esse quadro palmar. Ela se manifesta em áreas mais propensas à seborreia como couro cabeludo, sulcos nasogenianos, sobrancelha e, eventualmente, na região do V do decote ou no dorso alto onde podem ocorrer também quadros acneicos, de espinhas.
Drauzio - Que lesão é essa vista na imagem 5?
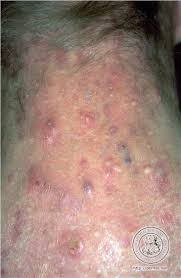
Luis Torezan - É uma lesão típica de psoríase. São pápulas isoladas que confluem formando placas e apresentam eritema caracterizado pela coloração avermelhada. A descamação é pobre, mas dá para perceber certo grau de infiltração, ou seja, as lesões estão elevadas e mostram uma borda maior. As infiltrações ocorrem mais em psoríases não tratadas. Nesse caso, quando as pessoas procuram atendimento, já têm lesões elevadas e mais descamativas, mas muito raramente reclamam de prurido, de coceira.
pela coloração avermelhada. A descamação é pobre, mas dá para perceber certo grau de infiltração, ou seja, as lesões estão elevadas e mostram uma borda maior. As infiltrações ocorrem mais em psoríases não tratadas. Nesse caso, quando as pessoas procuram atendimento, já têm lesões elevadas e mais descamativas, mas muito raramente reclamam de prurido, de coceira.
 pela coloração avermelhada. A descamação é pobre, mas dá para perceber certo grau de infiltração, ou seja, as lesões estão elevadas e mostram uma borda maior. As infiltrações ocorrem mais em psoríases não tratadas. Nesse caso, quando as pessoas procuram atendimento, já têm lesões elevadas e mais descamativas, mas muito raramente reclamam de prurido, de coceira.
pela coloração avermelhada. A descamação é pobre, mas dá para perceber certo grau de infiltração, ou seja, as lesões estão elevadas e mostram uma borda maior. As infiltrações ocorrem mais em psoríases não tratadas. Nesse caso, quando as pessoas procuram atendimento, já têm lesões elevadas e mais descamativas, mas muito raramente reclamam de prurido, de coceira.
Drauzio - E as lesões das imagens 6 e 7?
Luis Torezan - Na imagem 6 aparece um caso clássico de psoríase: borda delimitada, placas eritematosas bem avermelhadas e descamações no centro. O da imagem 7 também é clássico, porém indica uma lesão mais avançada no cotovelo. O paciente deve ter tirado uma das crostas que se formou sobre a lesão, o que justifica a existência dessa área de vermelhidão intensa, quase sangrando. Em dermatologia, essas bolhinhas de sangue são um sinal propedêutico, um sinal para diagnóstico, que se chama orvalho sangrante ou Sinal de Auspitz. Se rasparmos a descamação, primeiro sairão pequenas placas em vela, assim chamadas porque são muito semelhantes às de uma vela comum, e depois aparece o sangramento.


Drauzio - As lesões da imagem 8 são muito comuns no joelho, cotovelo…
Luis Torezan - A tríade clássica é couro cabeludo, joelho e cotovelo, estes dois últimos em sua área extensora. É mais raro aparecerem na região das dobras (axilas, virilha, dobra cubital), mas isso pode acontecer e caracteriza a psoríase invertida, ou seja, o inverso da forma clássica. O normal, porém, é que nessas regiões ocorra um tipo de dermatite que se chama atópica.
estes dois últimos em sua área extensora. É mais raro aparecerem na região das dobras (axilas, virilha, dobra cubital), mas isso pode acontecer e caracteriza a psoríase invertida, ou seja, o inverso da forma clássica. O normal, porém, é que nessas regiões ocorra um tipo de dermatite que se chama atópica.
 estes dois últimos em sua área extensora. É mais raro aparecerem na região das dobras (axilas, virilha, dobra cubital), mas isso pode acontecer e caracteriza a psoríase invertida, ou seja, o inverso da forma clássica. O normal, porém, é que nessas regiões ocorra um tipo de dermatite que se chama atópica.
estes dois últimos em sua área extensora. É mais raro aparecerem na região das dobras (axilas, virilha, dobra cubital), mas isso pode acontecer e caracteriza a psoríase invertida, ou seja, o inverso da forma clássica. O normal, porém, é que nessas regiões ocorra um tipo de dermatite que se chama atópica.
Drauzio - E as lesões da imagem 9?
Luis Torezan - São lesões características da psoríase gutata, ou psoríase em gota. Na região do dorso, as pápulas são bem pequenas. Já as que aparecem na região sacral estão agrupadas, formando lesões maiores.Drauzio - Quer dizer que elas começam pequenas, vão aumentando de tamanho e acabam confluindo e formando placas.
psoríase em gota. Na região do dorso, as pápulas são bem pequenas. Já as que aparecem na região sacral estão agrupadas, formando lesões maiores.Drauzio - Quer dizer que elas começam pequenas, vão aumentando de tamanho e acabam confluindo e formando placas.
 psoríase em gota. Na região do dorso, as pápulas são bem pequenas. Já as que aparecem na região sacral estão agrupadas, formando lesões maiores.Drauzio - Quer dizer que elas começam pequenas, vão aumentando de tamanho e acabam confluindo e formando placas.
psoríase em gota. Na região do dorso, as pápulas são bem pequenas. Já as que aparecem na região sacral estão agrupadas, formando lesões maiores.Drauzio - Quer dizer que elas começam pequenas, vão aumentando de tamanho e acabam confluindo e formando placas.
Luis Torezan - Exatamente. Esse é o quadro que mais se vê em crianças e adultos jovens. Começa sempre desse modo e a evolução, dependendo do caso, pode ser melhor ou pior.
Drauzio - O que caracteriza as lesões das imagens 10 e 11?
Luis Torezan - A imagem 10 mostra uma placa no cotovelo, com eritema e descamação grosseira e de tonalidade prateada, e a imagem 11, um eritema difuso e com descamação.


DIFERENCIAÇÃO: DERMATITE SEBORREICA, ATÓPICA E PSORÍASE
Drauzio - Você falou em dermatite atópica e dermatite seborreica. Que sinais diferenciam a psoríase dessas outras duas patologias?
Luis Torezan - A dermatite seborreica e a psoríase são doenças caracterizadas por eritema e descamação. Portanto, são doenças eritemoescamosas ou eritemodescamativas. A dermatite atópica é um tipo de eczema. Talvez a forma mais clássica de eczema, cuja lesão também pode apresentar eritema e, na fase tardia, descamação pobre se comparada com o tamanho da crosta que se formará quando as vesículas secarem, uma vez que a característica mais importante dessa doença é a vesiculação, ou seja, a formação de bolhas. Dermatite atópica tem preferência pelas áreas flexurais, pescoço, dobra do cotovelo e do joelho e pela região inguinal. De caráter hereditário, em geral se manifesta na infância, já no primeiro ano de vida. É a dermatite atópica infantil. Há uma forma mais tardia, a dermatite atópica juvenil, que aparece por volta dos 10, 12 anos e apresenta lesões mais localizadas. Seu principal sintoma é coceira intensa.
Drauzio - Esse é um tipo de dermatite que aparece nas pessoas consideradas alérgicas?
Luis Torezan - Esse tipo aparece em pessoas que, muitas vezes, além da dermatite atópica apresentam asma, rinite e bronquite.
Drauzio - Quais são as características mais importantes da dermatite seborreica?
Luis Torezan - A dermatite seborreica é uma doença eritemodescamativa que ocorre nas áreas de maior oleosidade. São lesões que ficam vermelhas e descamam. Surgem principalmente no couro cabeludo, sobrancelhas e nas regiões nasogeniana e pré-esternal (o V do decote) e, quanto mais pelos houver, maior será a vermelhidão associada à descamação. No couro cabeludo, costuma ser mais difusa.
DOENÇA NÃO CONTAGIOSA
Drauzio - Essas doenças de pele, em geral, provocam reações nas pessoas menos informadas a respeito da possibilidade de contágio. Nossa, será que isso não pega? é uma pergunta que se ouve frequentemente.
Luis Torezan - Essa preocupação realmente existe. Ainda mais em países tropicais como o nosso, nos quais se dá muita ênfase à beleza, a psoríase é estigmatizante. Tomar sol é essencial para o tratamento, mas a pessoa não o faz porque tem vergonha de expor a lesão. Psoríase e dermatite seborreica não coçam nem são transmissíveis, porém o leigo as considera repugnantes e o paciente é colocado de lado o que piora seu estado emocional. No caso específico da psoríase, vira um círculo vicioso: quanto mais abalado estiver, quanto mais nervoso e estressado, piora nítida da doença vai ter.
CAUSAS E FATORES DESENCADEANTES
Drauzio - Quais são as causas da psoríase?
Luis Torezan – A psoríase é uma doença imunologicamente mediada e geneticamente determinada. Até bem pouco tempo, achava-se que havia um componente genético a ser elucidado. Hoje não há mais dúvidas. Existem trabalhos sérios mostrando clara correlação de antígenos de histocompatibilidade com determinados locais nos cromossomos 27, 17 e CW6. No entanto, não só a genética está envolvida. Trata-se de uma doença de caráter multifatorial. Assim sendo, outros fatores podem desencadear seu aparecimento tardio ou precoce e piora mais intensa ou mais suave.
Drauzio - Quais são esses fatores?
Luis Torezan - O estresse é um deles. Paciente estressado geralmente piora da psoríase e pode melhorar muito quando tira férias. Ele próprio sabe disso. E tem mais: quanto mais importância der às lesões, quanto mais o comprometimento do aspecto estético o incomodar, quanto mais abalado o deixar, pior será a evolução da doença. O clima também influi no aparecimento das lesões. A doença se agrava nos meses de clima frio – maio, junho e julho, nos países tropicais – e melhora a partir do momento em que a pessoa consegue tomar um solzinho e expor-se à radiação ultravioleta que é extremamente benéfica, bem-vinda e barata no tratamento da psoríase. Ingestão alcoólica em demasia é outro fator que piora não só a psoríase como também a dermatite seborreica. Importante destacar, ainda, um fenômeno isomórfico chamado Fenômeno de Koebner que ocorre durante a evolução da doença e caracteriza-se pela reprodução da lesão à distância, principalmente por trauma mutilante ou não. O quadro piora quando o paciente coça ou arranca a casca da lesão porque alarga a placa e aumenta seu tamanho. Por isso, não dá para responsabilizar somente a genética. O caráter genético existe, mas não é determinante. Muitas vezes, o pai tem psoríase e apenas um dos seus quatro filhos apresenta uma forma leve da doença, enquanto um sobrinho tem a forma mais grave.
AÇÃO BENÉFICA DO SOL
Drauzio - Você tem mencionado várias vezes a ação benéfica do sol na psoríase, o que contraria de certa forma o conceito popular de que não se deve expor uma lesão de pele ao sol. Que recomendações você dá a esses pacientes que precisam tomar sol?
Luis Torezan - O único paciente que deixo tomar sol à vontade é o que tem psoríase, mesmo assim respeitando certos limites. Primeiro é preciso verificar qual seu tipo de pele. Pessoas muito branquinhas (fototipo I e II), aquelas que sempre se queimam, mas raramente ou nunca se bronzeiam, devem submeter-se a exposições leves, de preferência no início da manhã ou no final da tarde para evitar queimaduras. Além disso, devem passar filtro solar fator 30 nas áreas não atingidas pela psoríase e, nas áreas com lesões, um bom emoliente, um bom hidratante. A descamação grosseira reflete a luz e empobrece os benefícios da ação do sol. Por isso, quanto mais hidratada a pele estiver, quanto mais exposta a lesão avermelhada, maior o efeito direto dos raios ultravioleta sobre ela. O tempo de exposição deve ficar em torno de 10 a 15 minutos diários. Vermelhidão mais intensa ou coceira na região afetada podem ser sinais de que a lesão está sendo queimada. Nesse caso, o indicado é reduzir o tempo de exposição ou espaçá-las durante a semana.
Drauzio - Você diz que, mesmo que não tome sol, o paciente deve hidratar o local da lesão. Que tipo de creme deve ser usado?
Luis Torezan - Normalmente se prescreve um hidratante à base de ureia a 10%. Outro sal eficaz para a hidratação é o lactato de amônia a 12%. Embora sejam excelentes hidratantes, o paciente pode usar qualquer tipo de loção cremosa já pronta à venda em farmácias. Existem produtos ótimos e idôneos no mercado. Drauzio - Vaselina também é bom para o tratamento da psoríase?
ureia a 10%. Outro sal eficaz para a hidratação é o lactato de amônia a 12%. Embora sejam excelentes hidratantes, o paciente pode usar qualquer tipo de loção cremosa já pronta à venda em farmácias. Existem produtos ótimos e idôneos no mercado. Drauzio - Vaselina também é bom para o tratamento da psoríase?
 ureia a 10%. Outro sal eficaz para a hidratação é o lactato de amônia a 12%. Embora sejam excelentes hidratantes, o paciente pode usar qualquer tipo de loção cremosa já pronta à venda em farmácias. Existem produtos ótimos e idôneos no mercado. Drauzio - Vaselina também é bom para o tratamento da psoríase?
ureia a 10%. Outro sal eficaz para a hidratação é o lactato de amônia a 12%. Embora sejam excelentes hidratantes, o paciente pode usar qualquer tipo de loção cremosa já pronta à venda em farmácias. Existem produtos ótimos e idôneos no mercado. Drauzio - Vaselina também é bom para o tratamento da psoríase?
Luis Torezan - Não só é bom como é barato. O único problema é seu aspecto cosmético. A pessoa passa e mela toda a roupa o que é desagradável. De qualquer modo, o paciente precisa pôr na cabeça que algum tipo de creme vai ter que passar durante a vida inteira. Essa é uma das dificuldades no tratamento da psoríase: conseguir a adesão do paciente ao tratamento.
Drauzio - Psoríase não tem cura?
Luis Torezan - Psoríase não tem cura, tem controle. O paciente deve estar sempre com a pele bem hidratada e ser monitorado por um único dermatologista. O mais comum, porém, é estar continuamente buscando a cura milagrosa, uma vez que pensa – não nasci com isso; portanto não vou ter essa doença para o resto da vida. Está enganado. Infelizmente vai ter. Não adianta brigar com a genética. O melhor é aceitar a doença, seguir o tratamento e procurar conviver socialmente como qualquer outra pessoa faria. Pacientes que assim se comportam, chegam a passar a maior parte do ano sem desenvolver uma única lesão no corpo.
FAIXA ETÁRIA
Drauzio - Com que idade normalmente costumam surgir as primeiras lesões?
Luis Torezan - O mais comum é a psoríase manifestar-se na quarta ou quinta década de vida. Muitas vezes, as primeiras lesões apareceram aos 14 ou 15 anos e foram diagnosticadas como dermatite seborreica. Aos 20 anos, surgem as lesões nos joelho e cotovelo e só então fica nítido o quadro de psoríase.
Drauzio - Crianças pequenas têm psoríase?
Luis Torezan - Podem ter, mas a psoríase infantil tem algumas particularidades no que se refere às áreas do corpo acometidas e ao tratamento. Em crianças, a doença pode se manifestar no rosto, nas dobras flexurais, na região inguinal e nas axilas, o que é raro acontecer em adultos. Muitas vezes, os pais assustados levam ao consultório o filho com lesões disseminadas, um quadro nítido de psoríase gutata, e relatam que no fim de semana anterior a criança não tinha nada. Na segunda-feira, porém, apareceram algumas lesões no tronco. Na terça, elas se disseminaram para as pernas; na quarta, tomaram todo o abdômen. É frequente esse quadro estar relacionado com alguma infecção de via aérea superior (otite ou faringite, por exemplo) normalmente de origem bacteriana. Estudos indicam que talvez um antígeno dos estreptococos tenha alguma semelhança com um antígeno da pele que desencadeia o processo nas pessoas geneticamente predispostas. Entrando em contato com estreptococos, seu sistema imunológico o reconhece como estranho e ativa na pele uma reação que agride as células de superfície chamadas queratinócitos.
REAÇÃO IMUNOLÓGICA
Drauzio - A base fisiopatológica da psoríase é sempre uma reação imunológica contra a própria pele?
Luis Torezan - Sempre uma reação nitidamente imunológica. Entretanto, não se pode dizer que a psoríase seja uma doença autoimune. Embora haja muito a ser pesquisado, ela já foi imunologicamente bem estudada e mediada. Hoje, os últimos avanços na esfera dos medicamentos são os modificadores de resposta biológica, drogas caríssimas, utilizadas nas psoríases muito refratárias, debilitantes e graves. Essas drogas utilizam anticorpos monoclonais contra receptores de linfócitos o que inibe toda a cascata linfocitária e inflamatória. Como resultado, o paciente fica seis, sete meses em remissão, sem usar uma única droga durante todo esse período. No Brasil, não é grande a experiência no uso dessas drogas.
Entretanto, não se pode dizer que a psoríase seja uma doença autoimune. Embora haja muito a ser pesquisado, ela já foi imunologicamente bem estudada e mediada. Hoje, os últimos avanços na esfera dos medicamentos são os modificadores de resposta biológica, drogas caríssimas, utilizadas nas psoríases muito refratárias, debilitantes e graves. Essas drogas utilizam anticorpos monoclonais contra receptores de linfócitos o que inibe toda a cascata linfocitária e inflamatória. Como resultado, o paciente fica seis, sete meses em remissão, sem usar uma única droga durante todo esse período. No Brasil, não é grande a experiência no uso dessas drogas.
 Entretanto, não se pode dizer que a psoríase seja uma doença autoimune. Embora haja muito a ser pesquisado, ela já foi imunologicamente bem estudada e mediada. Hoje, os últimos avanços na esfera dos medicamentos são os modificadores de resposta biológica, drogas caríssimas, utilizadas nas psoríases muito refratárias, debilitantes e graves. Essas drogas utilizam anticorpos monoclonais contra receptores de linfócitos o que inibe toda a cascata linfocitária e inflamatória. Como resultado, o paciente fica seis, sete meses em remissão, sem usar uma única droga durante todo esse período. No Brasil, não é grande a experiência no uso dessas drogas.
Entretanto, não se pode dizer que a psoríase seja uma doença autoimune. Embora haja muito a ser pesquisado, ela já foi imunologicamente bem estudada e mediada. Hoje, os últimos avanços na esfera dos medicamentos são os modificadores de resposta biológica, drogas caríssimas, utilizadas nas psoríases muito refratárias, debilitantes e graves. Essas drogas utilizam anticorpos monoclonais contra receptores de linfócitos o que inibe toda a cascata linfocitária e inflamatória. Como resultado, o paciente fica seis, sete meses em remissão, sem usar uma única droga durante todo esse período. No Brasil, não é grande a experiência no uso dessas drogas.
TRATAMENTO
Drauzio - Antes de abordar esses tratamentos mais complexos, vamos padronizar o tratamento começando pelas medidas mais simples e econômicas: hidratação da pele e exposição ao sol. Apesar de não representarem a cura definitiva para psoríase, ajudam no controle da doença. O que se faz quando a pessoa não tem tempo para tomar sol?
Luis Torezan - Quando a pessoa alega não ter tempo para tomar sol, ou não se incomoda com a psoríase porque tem uma ou outra lesão apenas, ou se incomoda e acaba arrumando tempo para o tratamento. Se nos finais de semana, conseguir expor-se ao sol já deu um passo. Caso contrário, deve monitorar o tratamento com um dermatologista e procurar clínicas que ofereçam banhos de luz artificial, ou seja, que possuam cabines de ultravioleta A, de ultraviolteta B e de ultravioleta de banda curta. Sabe-se que o ultravioleta B de onda curta entre 311 e 315 nanômetros é o que melhor age na placa de psoríase. A exposição deve durar um, dois ou três minutos de acordo com o tipo de pele ou com o grau de queimadura que possa ocorrer durante a exposição. Banho de ultravioleta em crianças não é preconizado, salvo uma exceção ou outra, porque a exposição crônica a esse tipo de radiação pode aumentar a ocorrência de câncer de pele no futuro.
Drauzio - O ultravioleta do tipo B ou A, conforme aa situação, é um substituto para o banho de sol?
Luis Torezan - Esses banhos são preconizados para quem só tem tempo à noite. A pessoa se programa para ir duas ou três vezes por semana a determinada clínica e se expõe aos banhos de luz por, no máximo, 15 ou 20 minutos.
Drauzio - Que outras medidas devem ser tomadas além das já citadas?
Luis Torezan - Além dos banhos de ultravioleta, se houver um componente psicossomático forte, uma das orientações é a pessoa buscar uma terapia coadjuvante para melhorar seu estado emocional. Isso não só a ajuda a aceitar a doença como a enfrentar algum problema de base, seja familiar, seja no trabalho, que não consegue resolver, somatiza e transfere para a pele. Muitas vezes, sem usar droga nenhuma, é possível controlar a psoríase com exposição ao sol ou banhos de luz e terapia de apoio. Há casos, porém, que temos de recorrer a medicamentos de uso tópico, principalmente aos corticoides de uso local largamente utilizados em dermatologia e com ação anti-inflamatória comprovada. Eles podem ser associados a alguns componentes que facilitam a descamação como o ácido acetilsalicílico, pois, eliminando-a, diminui o processo inflamatório. O tratamento deve ser monitorado por um dermatologista, uma vez que em dois ou três dias a lesão melhora bastante com a aplicação do corticoide, mas no quinto dia começa a recidivar. Duas coisas podem ocorrer quando se trata a psoríase com esse tipo de medicamento. Uma é o efeito rebote. A lesão melhora rapidamente, mas volta logo. A outra é a taquifilaxia, ou seja, tolerância a determinada potência do corticoide. Prefiro indicar um tipo de média potência chamado betametazona que funciona bem. infelizmente, seu uso repetido pode deixar de surtir efeito e é preciso partir para um de alta potência. O problema é que se for aplicado duas vezes por dia, durante 20 dias, por exemplo, a lesão não desaparece e surgem efeitos colaterais locais como vermelhidão intensa e, eventualmente, estrias, foliculite e acne.
Drauzio - Como os dermatologistas orientam o uso do corticoide?
Luis Torezan - A conduta varia bastante de médico para médico, mas de certa forma há o consenso de que em lesões bem localizadas, além do ultravioleta, podem ser utilizados corticoides de média potência, uma ou duas vezes por dia e por pouco tempo, apenas o suficiente para limpar a lesão. É importante observar que não se deve suspender a aplicação do medicamento abrutamente. Deve-se fazê-lo de forma gradativa para evitar que a doença volte. Outra saída é associar métodos terapêuticos mais duradouros que não apresentam os efeitos colaterais dos corticoides, nem o efeito rebote, mas demoram para induzir a melhora.
Drauzio - Quais são esses métodos?
Luis Torezan - São os derivados de alcatrão. O principal deles é o Coaltar a 3% ou 5%. O inconveniente é que eles são apresentados sob a forma de pomadas vaselinadas que sujam a roupa de cama, o travesseiro, o pijama porque devem ser passadas antes de dormir, ou de loção de cheiro forte porque o odor do alcatrão lembra bastante o da creolina. Esse método, conhecido por método de Goerkerman, o nome de seu criador, é barato e eficaz. A pessoa deve passar a pomada de coaltar à noite e, no dia seguinte, remover o excesso e lavar a lesão para depois expor-se ao sol gradativamente a fim de evitar queimaduras. Ele induz uma melhora duradoura se comparada com a de qualquer outro método, principalmente os que preconizam o uso de corticoides.
MEDICAMENTOS POR VIA ORAL
Drauzio - Quando vocês prescrevem remédios por via oral?
Luis Torezan - A tentativa inicial é sempre utilizar os métodos mais simples para tratamento da psoríase e só depois recorrer aos mais avançados. Primeiro, porque são remédios caros; segundo, porque são sempre providos de efeitos colaterais. Para ministrar medicamentos por via oral, selecionam-se os pacientes com psoríase refratária que já se espalhou, às vezes, por 50% da superfície corpórea, psoríase pustulosa com lesões descamativas que apresentam pequenas bolhas de pus no centro e aqueles que não responderam a tratamentos com remédios de uso tópico. Em certos casos, já tomaram uma droga sistêmica que deixou de produzir resposta e que precisa ser substituída por outra que também funcionará por algum tempo. O interessante é que, depois disso, se voltarem para a droga anterior, ela produzirá efeito novamente. Esse esquema rotativo de tratamento por via oral tem ajudado nos casos mais graves da doença.
RECOMENDAÇÕES
Drauzio - Que conselhos você dá ao paciente com psoríase?
Luis Torezan - Procuro convencê-lo de que não vale a pena desgastar-se emocionalmente por causa do aparecimento de uma lesão. É contraproducente dizer-lhe – Olhe, você vai ter isso para o resto da vida. Em vez disso, mostro fotos de outros casos para animá-lo, pois a psoríase não impede que tenha ótima qualidade de vida. Digo-lhe que a única coisa que vai transmitir para os outros é sua experiência de vida, porque não é uma doença contagiosa. Insisto também para que hidrate muito bem a pele, porque quanto mais seca estiver a lesão e mais vermelha, se localizada nas áreas de dobras, maior probabilidade de sangrar durante a prática de um esporte, como jogar tênis, vôlei ou futebol. Valorizo também a importância da exposição ao sol e insisto que vai ter que passar um creme, hidratante ou terapêutico, durante a vida inteira. Além disso, aconselho os pacientes com psoríase a visitar o dermatologista a cada seis meses. Eu gosto de vê-los a cada dois meses para avaliar a evolução do tratamento.
Drauzio - Algum tipo de alimento é contraindicado para quem tem psoríase?
Luis Torezan - Alimentos, não. A única ressalva que se faz é quanto a ingestão de bebidas alcoólicas.
http://drauziovarella.com.br/wiki-saude/psoriase-2/
Dermatite seborreica
 Popularmente conhecida como caspa, caracteriza-se por uma oleosidade excessiva (seborréia) no couro cabeludo, seguida por inflamação e descamação. A inflamação (irritação) produz uma vermelhidão e sensibilidade no couro cabeludo, enquanto a descamação pode variar de finas escamas (lembrando polvilho) à intensa, formando crostas, muitas vezes aderidas e que ao serem removidas deixam o couro cabeludo ferido. Pode associar-se à alopecia androgenética, acelerando a perda capilar. O stress é um dos mais importantes fatores desencadeantes desse quadro. Outro fator é o aumento do número de fungos usuais (p. Ovale) do couro. Para o tratamento, utilizam-se shampoos anti-inflamatórios, anti-fúngicos, normalizadores da descamação ou tudo isso associado.
Popularmente conhecida como caspa, caracteriza-se por uma oleosidade excessiva (seborréia) no couro cabeludo, seguida por inflamação e descamação. A inflamação (irritação) produz uma vermelhidão e sensibilidade no couro cabeludo, enquanto a descamação pode variar de finas escamas (lembrando polvilho) à intensa, formando crostas, muitas vezes aderidas e que ao serem removidas deixam o couro cabeludo ferido. Pode associar-se à alopecia androgenética, acelerando a perda capilar. O stress é um dos mais importantes fatores desencadeantes desse quadro. Outro fator é o aumento do número de fungos usuais (p. Ovale) do couro. Para o tratamento, utilizam-se shampoos anti-inflamatórios, anti-fúngicos, normalizadores da descamação ou tudo isso associado.
Foto: Dermatite Seborreica ou "Caspa", causa inflamação e feridas no couro cabeludo.
O shampoo deve ser usado diariamente para uma eficaz remoção da oleosidade e impurezas do couro cabeludo. Lave o couro cabeludo duas vezes seguidas com a polpa dos dedos (evite as unhas), sendo que na segunda vez deixe agir por 2 minutos. Use água morna/fria. Enxágüe bem e após secar com a toalha, use o secador de cabelo (morno) para remover o excesso de umidade. Prefira os secadores profissionais pois produzem mais vento que calor. Nunca durma com os cabelos molhados ou coloque touca, boné ou capacete com o cabelo úmido pois favorece um ambiente quente e úmido para desenvolver os fungos, que desencadeiam a dermatite seborreica.
Pode-se ainda fazer aplicações de LED (luz emitida por diodo), que tem ação antiinflamatória, gomagem (uma espécie de peeling capilar) e aplicação de luz UVA.
Pode-se ainda fazer aplicações de LED (luz emitida por diodo), que tem ação antiinflamatória, gomagem (uma espécie de peeling capilar) e aplicação de luz UVA.
Psoríase
Essa doença de pele associada à herança genética, com localização mais freqüente nos joelhos e cotovelos, também pode acometer o couro cabeludo, onde muitas vezes é confundida com a dermatite seborreica. Leva à uma descamação intensa e esbranquiçada, seca e aderente que ultrapassa os limites do couro cabeludo, diferentemente da dermatite seborréica.
Melhora com a exposição solar e tratamento adequado. O arsenal inclui xampus à base de alcatrão e ácido salicílico, que tem ação queratolítica (ou seja, afinam a pele), loções de corticoesteróides (anti-inflamatorio) de aplicação tópica e infiltrações nos locais mais persistentes das placas. Outras opções terapêuticas para os casos mais graves ou intensos incluem a tomada de comprimidos de acitretina, um derivado da vitamina A e PUVA.
Melhora com a exposição solar e tratamento adequado. O arsenal inclui xampus à base de alcatrão e ácido salicílico, que tem ação queratolítica (ou seja, afinam a pele), loções de corticoesteróides (anti-inflamatorio) de aplicação tópica e infiltrações nos locais mais persistentes das placas. Outras opções terapêuticas para os casos mais graves ou intensos incluem a tomada de comprimidos de acitretina, um derivado da vitamina A e PUVA.
Alopecia Areata
É uma doença auto-imune, em que o corpo reconhece como inimigas as próprias células, destruindo-as. Pode haver perda de cabelos em clareira, perda dos pêlos da barba, das pernas e até mesmo das sobrancelhas e cílios, tudo em forma de círculo. Pode estar associada a outros problemas da pele, como vitiligo, ou a outros problemas orgânicos, como alterações da glândula tireóide.
Tinha do Couro Cabeludo
Causada por diferentes fungos, que provocam perda de cabelo localizada. Há o surgimento de placas, que podem ficar inflamadas e até infeccionar. O tratamento é simples – basta tomar antibióticos orais –, desde que o problema seja descoberto precocemente. Caso contrário, pode haver perdas permanentes de cabelo, principalmente quando a inflamação é exagerada.
Foto: Causada por diferentes tufos, que provocam perda de cabelo em pontos específicos.
Líquen plano capilar
 Doença que se manifesta pela vermelhidão e descamação do couro cabeludo, acompanhada de pequenas bolinhas arroxeadas. Se não for tratado rapidamente, leva a uma perda permanente dos cabelos no local, chamada de alopecia cicatricial. É mais comum em mulheres de meia-idade.
Doença que se manifesta pela vermelhidão e descamação do couro cabeludo, acompanhada de pequenas bolinhas arroxeadas. Se não for tratado rapidamente, leva a uma perda permanente dos cabelos no local, chamada de alopecia cicatricial. É mais comum em mulheres de meia-idade.
Foto: Líquen plano capilar - Causa vermelhidão no couro cabeludo.
Foliculite queloidiana da nuca
Trata-se de uma infecção crônica dos folículos pilosos. Nos casos mais graves, pode deixar fibroses ou cicatrizes do tipo quelóide. Ocorre mais freqüentemente em homens com tendência a acne.
Pseudo-pelada de Brocq
É o processo final comum a alguns tipos de alopecia: sem tratamento, pode haver um afinamento (atrofia) da pele do couro cabeludo, o que impossibilita qualquer tipo de restauração capilar.
Veja alguns exemplos de Desordens Genéticas que acometem principalmente as crianças, muitas vezes desde o nascimento e que, felizmente, são bastante raras.
Tricorrexe nodosa
Defeito estrutural do cabelo, que faz com que o cabelo se quebre facilmente.
Foto: Doença que deixa o cabelo frágil, quebrando-se facilmente.
Tricodistrofia
Os cabelos, cílios e sobrancelhas são curtos e quebradiços. Para o seu diagnóstico, devem ser analisados a presença de enxofre e de aminoácidos nos fios.
Pili torti
Alteração estrutural dos cabelos, em que os fios ficam quebradiços e torcidos. É sintoma de algumas síndromes.
Tricorrexis invaginata
Os cabelos têm o aspecto similar ao de um bambu. Pode estar associada a doenças genéticas em que, concomitantemente, são encontrados problemas como o ressecamento excessivo da pele.
Moniletrix
Os cabelos são quebradiços e finos e originam-se de pequenas bolinhas com cascas no couro cabeludo.
Síndrome dos cabelos impenteáveis
Surge entre a infância e a adolescência. Os cabelos têm crescimento lento, coloração prateada e são frágeis, o que torna praticamente impossível obter um aspecto ordenado.
 |  | |
| Sindrome dos cabelos inpenteáveis. Cabelo cresce lento, com coloração prateada e frágeis | ||
http://www.cabelo.med.br/tratamento-capilar/doencas-do-couro-cabeludo/
DOENÇAS DO COURO CABELUDO
Por Claudia Grycak
Boa tarde, Pessoal!!
Tudo bem com vocês? Espero que sim… Como já falamos aqui inúmeras vezes, várias doenças provocam a queda dos cabelos, mas existem as doenças específicas do couro cabeludo que também fazem nossas madeixas cairem.
Abaixo transcrevo uma breve descrição dessas doenças, mas futuramente, podemos postar detalhes sobre cada uma delas.
Dermatite seborreica - Popularmente conhecida como caspa, caracteriza-se por uma oleosidade excessiva (seborréia) no couro cabeludo, seguida por inflamação e descamação. A inflamação (irritação) produz uma vermelhidão e sensibilidade no couro cabeludo, enquanto a descamação pode variar de finas escamas (lembrando polvilho) à intensa, formando crostas, muitas vezes aderidas e que ao serem removidas deixam o couro cabeludo ferido. Pode associar-se à alopecia androgenética, acelerando a perda capilar. O stress é um dos mais importantes fatores desencadeantes desse quadro. Outro fator é o aumento do número de fungos usuais (p. Ovale) do couro. Para o tratamento, utilizam-se shampoos anti-inflamatórios, anti-fúngicos, normalizadores da descamação ou tudo isso associado.
Psoríase – Essa doença de pele associada à herança genética, com localização mais freqüente nos joelhos e cotovelos, também pode acometer o couro cabeludo, onde muitas vezes é confundida com a dermatite seborreica. Leva à uma descamação intensa e esbranquiçada, seca e aderente que ultrapassa os limites do couro cabeludo, diferentemente da dermatite seborréica.
Alopecia Areata – É uma doença auto-imune, em que o corpo reconhece como inimigas as próprias células, destruindo-as. Pode haver perda de cabelos em clareira, perda dos pêlos da barba, das pernas e até mesmo das sobrancelhas e cílios, tudo em forma de círculo. Pode estar associada a outros problemas da pele, como vitiligo, ou a outros problemas orgânicos, como alterações da glândula tireóide.
Tinha do Couco Cabeludo – Causada por diferentes fungos, que provocam perda de cabelo localizada. Há o surgimento de placas, que podem ficar inflamadas e até infeccionar. O tratamento é simples – basta tomar antibióticos orais –, desde que o problema seja descoberto precocemente. Caso contrário, pode haver perdas permanentes de cabelo, principalmente quando a inflamação é exagerada.
Líquen plano capilar - Doença que se manifesta pela vermelhidão e descamação do couro cabeludo, acompanhada de pequenas bolinhas arroxeadas. Se não for tratado rapidamente, leva a uma perda permanente dos cabelos no local, chamada de alopecia cicatricial. É mais comum em mulheres de meia-idade.
Foliculite queloidiana da nuca – Trata-se de uma infecção crônica dos folículos pilosos. Nos casos mais graves, pode deixar fibroses ou cicatrizes do tipo quelóide. Ocorre mais freqüentemente em homens com tendência a acne.
Pseudo-pelada de Brocq – É o processo final comum a alguns tipos de alopecia: sem tratamento, pode haver um afinamento (atrofia) da pele do couro cabeludo, o que impossibilita qualquer tipo de restauração capilar.
Como puderam perceber, existem várias doenças do couro-cabeludo, por isso sempre salientamos a importância de procurar a ajuda de um especialista, pois somente ele poderá identificar qual o tipo e qual a causa da queda de seus cabelos. NUNCA tomem remédio sem orientação médica!! NUNCA acreditem em fórmulas milagrosas!!
Que todos tenham uma ótima tarde!!
Beijocas, Claudinha
http://alopeciaareatabrasil.wordpress.com/2010/05/12/doencas-do-couro-cabeludo/
Autores:
Erick Dancuart Omar
Especialista em Dermatologia pelo Hospital das Clínicas da Faculdade de Medicina da USP
Anelise Ghideti
Especialista em Dermatologia pelo Hospital das Clínicas da Faculdade de Medicina da USP
INTRODUÇÃO E DEFINIÇÕES
A aparência dos cabelos apresenta um importante papel em nossa imagem e bem-estar geral. Além de contribuir para percepção de beleza e atratividade, protege o couro cabeludo da radiação ultravioleta (UV) e diminui a sua perda calórica.
As afecções dos cabelos incluem alterações adquiridas ou congênitas que afetam quantitativa e/ou qualitativamente a estrutura do fio, podendo, em algumas doenças, afetar inclusive o couro cabeludo.
A associação do folículo piloso com uma glândula sebácea e com o seu músculo eretor corresponde à unidade pilossebácea (UP). Em algumas regiões corpóreas, há, além desse conjunto, o ducto excretor de uma glândula apócrina.
O crescimento dos cabelos ocorre em ciclos de atividade intermitente, seguidos por períodos de repouso (fase latente). A taxa de crescimento dos cabelos é de aproximadamente 1 cm/mês.
A duração e a velocidade do crescimento do pêlo na fase anágena (intensa atividade mitótica) varia devido à predisposição individual, idade e nas diferentes regiões do corpo. É no couro cabeludo que está a maior duração dessa fase (2 a 5 anos). Segue-se a fase catágena, com duração de cerca de 3 semanas, em que o pêlo pára de crescer. Na fase telógena, há o desprendimento do pêlo com duração entre 3 e 4 meses. A análise do couro cabeludo normal evidencia 80 a 90% dos cabelos na fase anágena, 10 a 20% na fase telógena e 1 a 2% na catágena. É importante ressaltar que, devido à quantidade de folículos no couro cabeludo (100 a 150 mil), é considerada normal a eliminação média de 100 a 200 cabelos/dia.
Fatores genéticos e hormonais determinam as características e a distribuição dos pêlos nas diversas raças e individualmente.
ALTERAÇÕES DA COR DA HASTE PILOSA
As alterações da cor da haste pilosa podem ser adquiridas, congênitas ou consequentes ao envelhecimento progressivo do cabelo.
O embranquecimento dos cabelos (canície) é um processo natural. Está correlacionado com a idade cronológica e varia em graus individualmente. Em caucasianos, a incidência normal de cabelos brancos é de 34+/- 9,6 anos e em negros, 43,9 +/- 10,3 anos. É descrito que, com 50 anos de idade, metade da população apresenta 50% dos seus cabelos brancos. Esse processo decorre da diminuição da produção de melanina pelos melanócitos da matriz.
O único tratamento efetivo ainda consiste na utilização de tinturas específicas para os cabelos. Existem doenças congênitas e adquiridas que podem evoluir ou apresentar embranquecimento dos cabelos (leucotricose).
Leucotricose Congênita
Leucotricose Adquirida
após radioterapia;
após queimadura.
A coloração esverdeada dos cabelos, observada principalmente em indivíduos que praticam atividades em piscina, é decorrente da deposição de partículas de cobre no córtex capilar após permanência prolongada na água. É evidenciada mais facilmente nos cabelos claros e loiros. Para o seu tratamento, é necessário evitar o contato direto dos cabelos com a água da piscina.
DISPLASIAS PILOSAS
Displasias pilosas são alterações da haste do pêlo. Podem ser congênitas (Tabela 1) ou adquiridas (Tabela 2).
Displasias Pilosas Congênitas
Tabela 1: Displasias pilosas congênitas
Doença
|
Características dos pêlos
|
Diagnóstico
|
Tratamento
|
Normais ao nascimento, surgindo, na infância, dilatações e estreitamentos alternados nos cabelos e pêlos (aspecto em rosário)
|
Clínico
Microscopia
|
Pode melhorar com a idade
| |
Classicamente associada à síndrome de Netherton. Deformação distal baloniforme invaginada sobre uma base proximal (cabelo em bambu)
|
Clínico
Microscopia
|
Sem tratamento efetivo
| |
Tricopoliodistrofia (síndrome de Menkes)
|
Início nos primeiros meses de vida. Cabelos escassos e quebradiços
|
Clínico
Microscopia
|
Suplementação com cobre
|
Normais ao nascimento. Entre 2 e 6 anos rarefação e reduzido comprimento dos cabelos
|
Clínico
Microscopia
Tricograma (70% ou mais dos Cabelos anágenos frouxos)
|
Pode melhorar com a idade
| |
Cabelos secos e ásperos. Afeta crianças e jovens com cabelos abundantes e de difícil manuseio
|
Clínico.
Microscopia eletrônica
|
Melhora com a idade
|
Displasias Pilosas Adquiridas
Tabela 2: Displasias pilosas adquiridas
Doença
|
Características dos pêlos
|
Possíveis causas
|
Diagnóstico
|
Tratamento
|
Tricorrexe nodosa (pode ser adquirida ou congênita)
|
É a mais freqüente das displasias pilosas. Aparecimento de pseudonodosidades nos pêlos, podendo ocasionar fraturas
|
Causa desconhecida. Traumas mecânicos ou químicos podem ser desencadeantes
|
Clínico
Microscopia
|
Sem tratamento efetivo (congênito)
Exclusão de desencadeantes (adquirido)
|
Cabelos frágeis e bifurcados (“ponta-dupla”)
|
Traumas mecânicos e químicos
|
Clínico
|
Exclusão de causas
Cremes hidratantes
| |
Nós ou laços na haste pilar
|
Traumas mecânicos ou tiques nervosos
|
Clínico
|
Exclusão de causas
| |
Áreas alopécicas produzidas por tração
|
Trauma repetitivo por compulsão
|
Clínico
|
Psiquiátrico
|
ALTERAÇÕES DOS PÊLOS EM DOENÇAS SISTÊMICAS
Tabela 3: Alterações dos pêlos em doenças sistêmicas
Doença
|
Alterações
|
Hematológicas
| |
Anemias crônicas
|
Cabelos finos e secos
|
Nutricionais e metabólicas
Homocisteinúria
|
Alopecia difusa – mesmo na ausência de anemia
Cabelos finos e secos
Alopecia difusa, cabelos secos
Cabelos finos e secos podendo assumir um tom avermelhado
Cabelos finos, secos e esparsos
|
Endócrinas
| |
Estados de hipopituitarismo
|
Perda total dos pêlos
Cabelos finos e ausência de pêlos púbicos e axilares (deficiências hipofisárias pós-parto – síndrome de Sheehan)
|
Hipotireoidismo
|
Perda difusa dos cabelos e posterior dos pêlos do corpo
|
Hipertireoidismo
Hipoparatireoidismo
|
Alopecia difusa
Alopecia areata (frequência aumentada)
Cabelos escassos, secos e grosseiros
|
Diabetes mellitus
|
Alopecia difusa (eflúvio telógeno)
|
Doenças renais e hepáticas
| |
Insuficiência renal
Hepatite
Cirrose
|
Cabelos secos e finos
Alopecia difusa
Alopecia difusa
|
Reumatológicas
| |
Lúpus eritematoso sistêmico
|
Alopecia difusa
Alopecia cicatricial
|
Dermatomiosite
| |
Psicológicos
| |
Transtorno obsessivo compulsivo
|
Alopecia por tração (Tricotilomania)
|
Escoriações neuróticas
|
Alopecia cicatricial
|
Doenças crônicas graves
|
Alopecia difusa
Cabelos secos e finos
|
HIV
|
Alopecia difusa
Cabelos secos e finos
|
ALOPECIAS
O desprendimento do pêlo é denominado eflúvio e a condição resultante chama-se alopecia (do grego alópekia, que significa diminuição dos pêlos ou cabelos). Os distúrbios caracterizados pela perda dos cabelos são didaticamente classificados em alopecias não-cicatriciais – sem inflamação clínica, cicatriz ou atrofia da pele –, e alopecias cicatriciais, na qual existem evidências de destruição tecidual, como inflamação, atrofia e fibrose.
Alopecia Não-cicatricial
A alopecia não-cicatricial pode ser difusa ou focal (Tabela 4)
Tabela 4: Etiologia das alopecias não-cicatriciais
Difusa
|
Focal
|
eflúvio telógeno
| |
Tricotilomania
| |
Alopecia por tração
| |
Alopecia areata
| |
Alopecia areata
| |
Eflúvio Telógeno
É caracterizado pelo desprendimento aumentado dos pêlos telógenos normais dos folículos do couro cabeludo em repouso, secundário ao deslocamento acelerado da fase anágena (fase de crescimento) para catágena e para a telógena (fase de repouso). Resulta em perda aumentada dos fios, levando até a rarefação difusa dos cabelos.
São causas de eflúvio telógeno;
pós-parto;
deficiência protéica;
Deficiência de ferro;
regimes de emagrecimento;
estresse;
doenças sistêmicas: caquexia, anemias graves, hiper ou hipotireoidismo, diabetes mal controlado, hepatites, lúpus eritematoso sistêmico, dermatomiosite;
alguns medicamentos (Tabela 5).
O tratamento consiste em correção do evento desencadeante, alimentação adequada rica em proteínas e eventual suplementação de vitaminas e sais minerais. A utilização de soluções tópicas (como minoxidil a 2 ou 5%) também ajuda. Essa fase pode durar cerca de 3 a 4 meses . Após esse período, os cabelos retornam ao normal.
Eflúvio Anágeno
A perda dos cabelos resulta da parada ou da lesão dos pêlos na fase anágena, na qual se desprendem sem passar pelas outras fases do ciclo. Geralmente o início é rápido e extenso.
São causas de Eflúvio anágeno:
radioterapia;
quimioterapia sistêmica;
drogas citostáticas/imunossupressoras (Tabela 5);
desnutrição protéica grave;
intervenções cirúrgicas prolongadas;
Sífilis secundária.
O tratamento consiste na identificação e na exclusão da causa, alimentação rica em proteínas e administração de suplementos com vitaminas e sais minerais. Em casos de quimioterapia sistêmica, geralmente há normalização dos cabelos após a sua interrupção.
Tabela 5: Medicamentos que podem causar eflúvio
Inibidores da ECA
|
Betabloqueadores
|
Levodopa
|
Heparina
|
Lítio
|
Citostáticos*
|
Dicumarínicos
|
Anticoncepcionais orais
|
Imunossupressores*
|
*Causam Eflúvio anágeno: ciclofosfamida, metotrexato, azatioprina, entre outros.
Alopecia Areata
A alopecia areata é uma afecção frequente que pode acometer até 2% da população. É caracterizada por áreas de alopecia arredondadas ou ovais, com localização mais comum no couro cabeludo. Pode ser localizada, total (afetando de forma generalizada o couro cabeludo) e até universal, com perda total de pêlos e cabelos do corpo. Normalmente acomete adultos jovens e crianças. A incidência é igual em ambos os sexos e sua etiologia é desconhecida. A associação com outras doenças auto-imunes (Vitiligo, doença de Hashimoto, hipoparatireoidismo, Addison e candidose mucocutânea) sugere um processo auto-imune antibulbo piloso.
O início é brusco, com alopecia em áreas circulares ou ovais, única ou múltiplas, sem outras alterações. A placa é lisa e brilhante, apresentando em sua borda pêlos peládicos (são pêlos facilmente removíveis e com afilamento em direção à raiz – semelhante ao ponto de exclamação). A sua presença indica atividade da doença. Os cabelos brancos são frequentemente poupados. Diagnósticos diferenciais incluem Sífilis secundária (aparência de “roído de traça”), Tinha do couro cabeludo, Tricotilomania, Alopecia por tração, lúpus eritematoso cutâneo crônico em fase inicial e Alopecia androgenética.
A evolução é, em regra, favorável, ocorrendo repilação entre 2 e 6 meses. As ocorrências repetidas e o acometimento de outras áreas (barba, sobrancelha e cílios) são eventos de pior prognóstico. Depressões puntiformes das lâminas ungueais podem acompanhar os casos.
Dentre as modalidades de tratamento destacam-se:
1. Formas localizadas:
infiltrações com corticóides;
drogas sensibilizantes (p. ex., difenciprona, antralina);
fotoquimioterapia – exposição ao ultravioleta após uso de psoraleno;
crioterapia.
2. Formas totais ou universais:
corticóides orais;
tentativa com tópicos descritos para as formas localizadas.
Alopecia Androgenética
A Alopecia androgenética (AAG), referida como padrão de queda de cabelo masculino ou calvície comum no homem e padrão de queda de cabelo feminino na mulher, afeta pelo menos 50% dos homens com 50 anos e até 70% dos homens no final da vida. Estimativas da prevalência nas mulheres sugerem que 6% das mulheres até 50 anos são afetadas, aumentando essa proporção para 30 a 40% em mulheres com 70 anos ou mais. A perda de cabelos é hereditária, dependente de andrógenos e tem um padrão definido. Os folículos dos cabelos geneticamente predispostos são alvos para o estímulo androgênico causar a sua miniaturização, levando à substituição gradual dos fios terminais (pigmentados e grossos) por fios despigmentados e finos. Como resultado, há um progressivo declínio na densidade de fios visíveis no couro cabeludo. Enquanto o padrão masculino de AAG é caracterizado pela típica recessão bitemporal e calvície no vértice, na mulher ocorre um afinamento difuso na parte superior e manutenção da linha do cabelo frontal.
O mecanismo hereditário é pouco conhecido. Maiores avanços encontram-se na elucidação do metabolismo androgênico na patogênese da AAG. O processo dependente de andrógenos é causado sobretudo pela ligação da di-hidrotestosterona (DHT) ao receptor de andrógenos (RA). A área predisposta do couro cabeludo apresenta altos níveis de DHT e expressão aumentada de RA nos folículos pilosos. A conversão de testosterona para DHT pela enzima 5-alfa-redutase tipo II desempenha o papel central na gênese da AAG.
As formas de tratamento são descritas a seguir.
Tratamento Tópico
Minoxidil: produz diminuição da fase de latência, engrossamento do fio e aumento o tempo da fase anágena;
alfaestradiol: aumento da produção de 17-betaestradiol pela testosterona, com consequente diminuição de DHT;
progesterona: utilizado na AAG feminina.
Tratamento Sistêmico
Finasterida: inibe a ação da 5-alfa-redutase tipo II existente na papila do pêlo, próstata e aparelho geniturinário, diminuindo a conversão de testosterona em DHT;
dutasterida: inibe a ação dos dois subtipos de 5-alfa-redutase; em estudos iniciais, parece ser superior à finasterida.
Em mulheres, a finasterida só pode ser usada na pós-menopausa devido aos efeitos teratogênicos da droga nos fetos masculinos. O seu uso é controverso na literatura, com resultados negativos e positivos na AAG feminina.
Tratamento Cirúrgico
Transplante de cabelos (cirurgia restauração capilar): quando bem indicada, apresenta bons resultados.
Alopecia por Tração
As alterações essenciais da alopecia de tração são a presença de cabelos quebradiços curtos, foliculite e algumas áreas circunscritas de cicatrização nas margens do couro cabeludo. Dois processos são responsáveis: o atrito e a tensão. Procedimentos químicos associados a outros procedimentos com finalidade de retificação dos cabelos (alisamentos, p. ex.), excesso de tensão ao prender os cabelos e alguns penteados podem resultar em alopecia de tração nas regiões frontal, parietal e marginal.
O tratamento consiste no esclarecimento e conscientização do paciente com a exclusão dos fatores causais.
Tinha do Couro Cabeludo
Infecção fúngica superficial do couro cabeludo frequente em crianças e rara em adultos. Adquirida pelo contato com indivíduos infectados, animais doentes ou portadores (particularmente cães e gatos) ou com a própria terra. Caracterizada por placa alopécica única ou múltiplas no couro cabeludo e descamação, associada ou não a tonsuras do pêlo. O diagnóstico é realizado pelo exame micológico direto com eventual cultura do fungo. O tratamento é feito com antifúngicos orais (ver texto Micoses superficiais).
Sífilis
Na Sífilis secundária, há uma perda de cabelos em “clareiras”, que pode constituir a queixa principal. A presença de micropoliadenopatia, dados de história e sorologia confirmam o diagnóstico.
O tratamento consiste em penicilina benzatina no total de 4.800.000 unidades (divididas em 2 injeções com intervalo de 1 semana).
Alopecias Cicatriciais
Nas alopecias cicatriciais, há ausência ou diminuição dos pêlos pela destruição dos folículos por processos inflamatórios, geralmente não-infecciosos. São definitivas e acompanham-se de atrofia cicatricial (Quadro 1 e Tabela 6).
Quadro 1: Etiologia das alopecias cicatriciais
Traumas
Queimaduras
Infecções
Neoplasias
Dermatoses localizadas no couro cabeludo: lúpus eritematoso, Esclerodermia, líquen plano pilar, mucinose folicular
Dermatoses exclusivas do couro cabeludo: pseudopelada de Brocq, foliculite descalvante, foliculite dissecante, foliculute queloidiana da nuca
|
Tabela 6: Alopecias cicatriciais
Doença
|
Características
|
Diagnóstico
|
Tratamento
|
Lúpus eritematoso cutâneo crônico (discóide)
|
Placas de alopecia cicatricial com eritema, atrofia, hipopigmentação variável e/ou tamponamento folicular
|
Exame histopatológico
Sorologia (normalmente negativa)
|
Fotoproteção
Cloroquina
Corticóides orais
Infiltração de corticóides
|
Esclerodermia
|
Placas de alopecia cicatricial
|
Exame histopatológico
|
Sem tratamento efetivo
Tratar doença de base
|
líquen plano pilar (LPP)
|
Placas de alopecia cicatricial com descamação, atrofia e perda definitiva dos pêlos
|
Exame histopatológico
|
Corticóides tópicos ou intralesionais
|
mucinose folicular
|
Placas de alopecia cicatricial com eritema
|
Exame histopatológico. Pode representar alterações do linfoma cutâneo de células T
|
Sem tratamento efetivo
|
Alopecia frontal fibrosante
|
Recuo da linha de implante dos cabelos na região frontotemporal e perda das sobrancelhas em mulheres no período pós-menopausa
|
Exame histopatológico (semelhante ao LPP)
|
Sem tratamento efetivo
|
foliculite descalvante
|
Edema ou induração do couro cabeludo, pústulas, erosões, crostas e descamação
|
Exame histopatológico
|
Antibióticos devido a infecção secundária por S. aureus
|
foliculite dissecante
|
Nódulos inflamatórios profundos na fase inicial que coalescem formando trajetos fistulosos
|
Exame histopatológico
|
Antibióticos devido a infecção secundária por S. aureus
|
Foliculite queloidiana de nuca
|
Pústulas com evolução para pápulas fibróticas até formação de cicatriz queloidiana, principalmente na nuca de indivíduos negros
|
Exame histopatológico
|
Antibióticos devido a infecção secundária por S. aureus
Crioterapia
Excisão cirúrgica
|
pseudopelada de Brocq
|
Áreas de alopecia lisa, brilhantes, atróficas, de contornos imprecisos e sem evidência de inflamação
|
Exame histopatológico
|
Sem tratamento efetivo
|
AFECÇÕES DO COURO CABELUDO
O couro cabeludo pode ser sede de diversas afecções dermatológicas (Tabela 7).
Tabela 7: Afecções do couro cabeludo
Doença
|
Características
|
Diagnóstico
|
Tratamento
|
Quadro eritêmato-escamoso, difuso ou localizado. Pode haver prurido
|
Clínico
|
Xampus com antifúngicos ou antibióticos
Loções ou xampus de corticóides
| |
Placas eritêmato-descamativas bem definidas, mas pode ser difusa
|
Clínico
Exame histopatológico
|
Loções de LCD*
Loções ou xampus de corticóides
Análogos da vitamina D
| |
Sensibilização a substâncias aplicadas no couro cabeludo, como tinturas e fixadores. Quadro eczematoso
|
Clínico
|
Afastar desencadeantes
Corticóides tópicos
Antibióticos tópicos ou sistêmico
| |
Placa única, liquenificada
|
Clínico
|
Orientações para não coçar
Corticóides tópicos ou intralesionais
Anti-histamínicos
| |
Em indivíduos calvos, decorrente à radiação UV. Máculas castanho-pardas e lesões queratósicas com escamas aderentes
|
Clínico
Exame histopatológico, se necessidade de se afastar câncer de pele
|
Fotoproteção solar
Crioterapia
Laser
Terapia fotodinâmica (queratoses)
| |
Prurido e presença de escoriações. Observam-se lêndeas ao exame, firmemente aderidas à haste do pêlo
|
Clínico
|
Loção de permetrina a 1%
| |
Prurido do couro cabeludo
|
Principalmente
|
Clínico
|
Orientações quanto ao componente emocional
Emolientes
|
* licor carbonis detergens: solução de alcatrão.
EXAMES COMPLEMENTARES
Na propedêutica das afecções do cabelo e couro cabeludo, os exames complementares devem ser direcionados de acordo com as hipóteses diagnósticas. Sempre que houver dúvida, o paciente deve ser encaminhado para avaliação do especialista e realizar biópsia, se necessário.
Dentre os exames complementares, destacam-se tricograma, anatomopatológico,microscopia, medições do comprimento e diâmetro da haste do pêlo.
CONCLUSÕES
As afecções dos cabelos e couro cabeludo podem comprometer a qualidade de vida do paciente.
O médico generalista pode reconhecer as principais patologias dos cabelos, fornecendo a primeira orientação ao paciente.
As alterações dos pêlos em doenças sistêmicas pode complementar o raciocínio clínico para elucidação diagnóstica.
BIBLIOGRAFIA
1. Tobin DJ, Paus R. Graying: gerontobiology of the hair follicle pigmentary unit. Exp Gerontol 2001; 36:29-54.
2. Trüeb RM. Hair and aging. J Cosmetic Dermatol 2005; 4:60-72.
3. Norwood OT. Male pattern baldness: classification and incidence. South Med J 1975; 68:1359-65.
4. Norwood OT. Incidence of female androgenetic alopecia (female pattern alopecia). Dermatol Surg 2001; 27:53-4.
5. Trüeb RM. Molecular mechanisms in androgenetic alopecia. Exp Gerontol 2002; 37:981-90.
6. Kaufman KD. Androgen metabolism as it affects hair growth in andogenetic alopecia. Dermatol Clin 1996; 14:697-711.
7. Wiedemeyer K, Löser C. Diseases on hair follicles leading to hair loss Part I: Nonscarring alopecias. Skinmed 2004; 3(4):209-214.
8. Wiedemeyer K, Löser C. Diseases on hair follicles leading to hair loss Part II Scarring alopecias. Skinmed 2004; 3(4):215-220.
9. Sampaio SAP, Rivitti EA, Dermatologia. Porto Alegre: Artes Médicas, 2007.
10. Freedberg IM, Eisen AZ, Wolff K, Austen KF, Goldsmith LA, Katz SI. Fitzpatrick’s dermatology in general medicine. New York: McGraw Hill, 2003.
11. Champion RH, Burton JL, Burns DA, Breathnach SM, editors. Rook/Wilkinson/Ebling textbook of dermatology. 7. ed. New York: Blackwell Science, 2004.
12. Dawber R, Neste DV. Doenças dos cabelos e do couro cabeludo.
13. Pomey-Rey D. Hair and psychology. The science of hair care 1986:571-586.http://www.medicinanet.com.br/conteudos/revisoes/1432/afeccoes_dos_cabelos_e_do_couro_cabeludo.htm
Doenças do couro cabeludo
Entende-se por couro cabeludo toda a extensão de pele que recobre a calota craniana, onde está implantado o cabelo, em contato direto com o meio externo este tem função de proteger as estruturas internas como, glândulas sudoríparas, glândulas sebáceas, bulbo piloso e outras.
O couro cabeludo é como o solo que nutre o fio de cabelo, por tanto para se ter um cabelo bonito e saudável é essencial que o mesmo se encontre em perfeita saúde. As doenças do couro cabeludo podem estar ligadas á estresse emocional, falta de higiene pessoal, contato com utencílios de uso pessoal contaminados (pentes, escovas e toalhas), uso inadequado de produtos químicos, enfim são muitos os fatores que podem desencadear tais doenças. Fungos e bactérias se desenvolvem geralmente em ambientes úmidos e em temperaturas elevadas por isso deve se evitar o uso de cabelo molhado e preso, prática comum entre pessoas com cabelos densos e cacheados, o excesso de creme também contribui para que esses microorganismos se desenvolvam, vale lembrar que os cremes sem enxague devem ser usados apenas no comprimento dos fios (cerca de 10 cm distante da raiz do fio).
Outro fator que contribui para tais doenças são os hormonais, tais disfunções podem causar excesso de oleosidade ou ressecamento do couro cabeludo, quando as glândulas sebáceas responsáveis pela produção de sebo entram em disfunção pode ocorrer quedas consideráveis além do normal que é cerca de 100 fios por dia. A caspa, doença que acomete cerca de 2 a 5% da população também pode ser controlada desde que se siga algumas precauções, vai ai algumas dicas:
- Procure lavar os cabelos com água de morna para fria,
com temperatura por volta de 22°C;
com temperatura por volta de 22°C;
- Não durma com os cabelos molhados e nem úmidos;
- Use xampus específicos para o seu tipo de cabelo e condicionador só nas pontas;
- Não utilize produtos ou medicamentos sem orientação médica;
- Alimente se de forma saudável e beba muita água diariamente;
- Pratique atividades físicas.
A caspa ou dermatite seborreica é muito comum em pessoas do sexo masculino e em adolescentes devido ao estímulo hormonal o tratamento é simples a base de xampus antiflamatórios, ati-fungicos ou normalizadores da descamação, o princípio ativo mais usado nos xampus anti-caspa geralmente é o piritionato de zinco.
A alopecia, nome dado a queda total ou parcial dos cabelos também é um problema enfrentado por grande parte da população e geralmente pode ocorrer por fatores genéticos ou por infecções do bulbo piloso que pode matar a matriz do pêlo resultando em uma queda definitiva do cabelo. A cauvicie masculina na maioria das vezes esta ligada a fatores hormonais e é de fundo genético, o uso de medicamentos auxilia na manutenção dos cabelos ainda presos ao couro cabeludo mas não eliminam o problema.
Hoje é possível encontrar em salões diferenciados tratamentos a base de ervas e argila branca e essências que tratam o couro cabeludo e eliminam as dermatites mais comuns do couro cabeludo. O fator estresse é um dos mais relevantes quando se trata de doenças do couro cabeludo por isso a dica que dou é: fuja do estresse, faça algo que lhe de prazer e o mais importante, caso você observe qualquer anormalidade no couro cabeludo um médico dermatologista devera ser procurado, somente ele poderá receitar medicamentos que irão sanar qualquer problema.
http://claudiosilvacab.wordpress.com/2010/07/01/doencas-do-couro-cabeludo/
Couro cabeludo e cuidados - Caspas, coceiras e queda dos fios
|
http://www.blogger.com/blogger.g?blogID=8555032299558216618#editor/target=post;postID=6004410944746023208
DOENÇAS NO COURO CABELUDO

Pra quem deseja ter um cabelo sempre bonito o cuidado com os fios deve ser completo, e ser estendido até o couro cabeludo. Se você não tiver o cuidado necessário com essa camada de pele que sustenta os fios, a beleza dos seus cabelos ficará comprometida. E comum ver pessoas que sofrem com problemas como as caspas, seborréias, coceiras e outros.
O couro cabeludo é a camada de pele que reveste nossa cabeça. Essa camada possui dois tipos de glândulas que juntas produzem um hidratante natural da pele, chamado de manto hidrolipídico, que servem para proteger o couro. Esse manto é resultado da produção de suor das glândulas sudoríparas e da produção de sebo das glândulas sebáceas. As duas glândulas são as responsáveis hidratar e manter a elasticidade da pele, mas precisam funcionar de forma equilibrada para não atrapalhar na aparência dos cabelos.
Se você possui um cabelo extremamente oleoso, pesado e com aspecto de sujo, nesse caso as glândulas que sebáceas estão produzindo sebo em excesso. Mas se a oleosidade for retirada em demasia o seu cabelo ficará ressecado, rebelde e armado.
O segredo é procurar fazer com que as duas glândulas trabalhem em equilíbrio. Para isso lavar o cabelo corretamente é muito importante, para manter esse equilíbrio e não retirar a proteção do couro cabeludo. Na hora de lavar evite ficar muito tempo debaixo d’água, use água morna no lugar da quente, evite massagear demais a área do couro isso estimula a produção de sebo.
Para quem tem caspa ou seborréia a lavagem pode ser diária, e com xampu de tratamento. Se o seu couro cabeludo for mais ressecado, procure usar um xampu hidratante e de uso contínuo. Ao fazer uso do condicionador aplique no comprimento dos cabelos até as pontas e nunca no couro cabeludo.
Evite dormir com os fios molhados, uma boa alimentação e muita água fazem bem não só para o couro cabeludo, mas caso você tome todos os cuidados e ainda assim os problemas persistirem ou se agravarem é melhor procurar um dermatologista pra fazer um tratamento mais intenso, com base em medicamentos.
http://www.novoespacoperucaria.com.br/index.php/dicas-de-beleza/82-doencas-no-couro-dicas
DOENÇAS DO CABELO E DO COURO CABELUDO - ANOMALIAS
ANOMALIAS DA HASTE E DO COURO CABELUDO
Nelson Antônio Pereira Locatelli.
O cabelo (do latim capĭllus) é cada um dos pelos que crescem no couro cabeludo (parte superior da cabeça do corpo humano) há em média 3 milhões e meio de fios capilares em uma pessoa adulta, cresce em média 1 cm por mês. Diferenciam-se dos pêlos comuns pela sua elevadíssima concentração por área de pele e pelo desenvolvimento em comprimento. Acima de tudo, o fio de cabelo é um pelo. Possui a mesma estrutura de todos os pelos do corpo humano, porém tem suas particularidades. Vejamos à seguir algumas anomalias da haste e do couro cabeludo.
ANOMALIAS DA HASTE
Tricorrehexis Nodosa- Todo o comprimento da haste do cabelo (sobretudo na proximidade das pontas), encontramos a presença de verdadeiros nódulos, oriundos de uma alteração tanto longitudinal como transversal da secção curtical.
Dermatoses foliculares e hiperticoses - São alterações morfológicas e/ou estruturais dos pêlos, hereditárias ou não, congênitas ou adquiridas, e de solução terapêutica muitas vezes difícil.
 Síndrome de Menkes- Doença do pêlo enroscado ou doença do pêlo duro. É distúrbio hereditário recessivo ligado ao cromossomo X, que resulta na absorção reduzida de cobre pelos intestinos. O sintoma está relacionado com níveis deficientes de cobre disponível, incluindo deterioração mental progressiva, cabelos frágeis, retorcidos ou enroscados, assim como alterações esqueléticas. A morte geralmente ocorre no decorrer dos primeiros anos de vida.
Síndrome de Menkes- Doença do pêlo enroscado ou doença do pêlo duro. É distúrbio hereditário recessivo ligado ao cromossomo X, que resulta na absorção reduzida de cobre pelos intestinos. O sintoma está relacionado com níveis deficientes de cobre disponível, incluindo deterioração mental progressiva, cabelos frágeis, retorcidos ou enroscados, assim como alterações esqueléticas. A morte geralmente ocorre no decorrer dos primeiros anos de vida.

Moniletrix - Cabelos em conta de rosáreo. É afecção rara, hereditária, que surge na infância, caracterizada por dilatações e estreitamentos alternados nos cabelos e pêlos, que são curtos pelas fraturas que ocorrem. Os cabelos apresentam variação regular na espessura, adquirindo a aparência de nodosidades; afetam particularmente o dorso do couro cabeludo, embora o couro cabeludo inteiro e até mesmo os pêlos corporais possam ser afetados. Há uma alopecia parcial com ceratose pilar e tem sido encontrada na síndrome de Menkes e na argininossuccinilacidúria. Pode ser reconhecida pelo exame do pêlo com lupa e não há tratamento efetivo.

Tricorexe Nodosa - Desgaste do cabelo. É uma resposta do cabelo a um traumatismo. Os pêlos apresentam nódulos por haver uma dissecção longitudinal das fibras, o que ocasiona quebras. Vários fatores são incriminados para sua formação: sol, pente, escova, xampus, banhos de mar, etc. Há uma forma acompanhada de um transtorno metabólico como acidúria argininossuccínica, síndrome de Menkes e tricotiodistrofia.
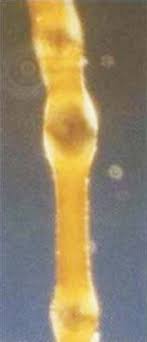
Tricorrexe Invaginata – Cabelos em bambu. Trata-se de genodermatose muito rara, na qual em uma determinada região da haste, esta se alarga e a parte mais distal se invagina na parte mais distal do pêlo, cujo aspecto é o do nó de bambu. A tricorrexe invaginata é clássica na síndrome de Netherton, porém pode ocorrer isoladamente em lesões traumáticas nos cabelos normais ou em outras alterações congênitas da haste. Pode ser acompanhada de pili torti e tricorrexe nodosa.
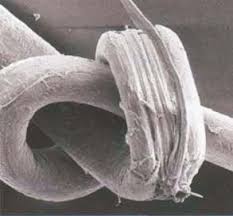
Triconodose- Afecção comum, caracterizada por torção dos cabelos que formam nós ou laços consequente a procedimentos cosméticos ou fricção. É mais observado em cabelos curtos e crespos, e normalmente acomete cabelos mais finos.

Tricoptilose- É quadro comum, caracterizado por cabelos frágeis e bifurcado. Resulta do desgaste da cutícula que expõe as fibras da córtex, como a ponte de uma corda desgastada. As fendas podem ser apenas na extremidade livre ou em toda a extensão da haste, resultando em fraturas. Pode ser relacionada com o uso de fixadores, água quente, produtos químicos e escovadura excessiva.
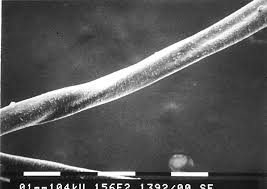
Pili Torti - Pêlos Torcidos. É afecção congênita rara caracterizada por pêlos espiralados, torcidos em torno dos eixos, secos e quebradiços, cuja localização mais freqüente é o couro cabeludo. Herdada por gene autossômico dominante e pode ser associado com outras malformações. É a anormalidade de pêlo mais encontrada na síndrome de Menkes. O defeito é notado na infância pela fragilidade dos cabelos.

Pili Annulati - Cabelo em Anéis. É distrofia rara, congênita, geralmente autossômica dominante, na qual os cabelos apresentam faixas anulares alternantes, com áreas claras e escuras por alterações do córtex e da medula do pêlo, podendo ocorrer fraturas. Não há tratamento. Tinturas podem ser usadas.

Pili Pseudo Annulati- O aspecto é idêntico à Pili Annulati, mas difere porque nesse tipo de pêlo o anel brilhante é devido à reflexão e refração da luz por superfícies achatadas e torcidas do pêlo, enquanto naquele tipo de pêlo o anel mais claro decorre de alterações internas, no córtex e medula.
Pili Recurvati - Pêlos encravados. São pêlos que nascem obliquamente, encurvam e penetram na pele. Afecção freqüente, principalmente em pêlos da barba e da nuca. Os pêlos encravados podem causar uma reação inflamatória tipo corpo estranho e foliculite da barba. O tratamento é fazer a barba com o menor trauma possível, usando em seguida creme de corticóide associado com antibiótico. Em casos graves pode ser tentada depilação definitiva.

Pili Bifurcati- Trata-se de cabelo com fenda longitudinal circunscrita, de modo a dar o aspecto de bifurcação.
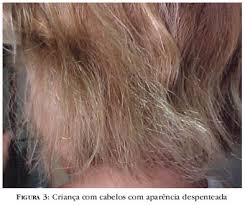
Pili Triangulati Et Caniculi - Síndrome dos Cabelos Impenteáveis. São cabelos com aparência desorganizada que não são penteáveis. A haste do pêlo tem um aspecto triangular à microscopia eletrônica, associado a uma depressão longitudinal. A quantidade de pêlo é normal, assim como o comprimento pode ser.

Cabelos Lanosos - Woolly Hair. É o cabelo crespo, encaracolado como na raça negra. Os pêlos lanosos, porém, são tão entrelaçados que se torna difícil penteá-los. Pode ser transmitido por gene autossômico dominante ou recessivo. É mais comum na criança e vai se normalizando na idade adulta.
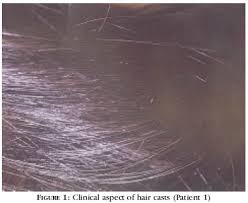
Cabelo Com Casca - Hair Casts. Condição de provável origem hereditária, cujos cabelos apresentam uma envoltura ceratínica, devido à retenção de segmentos da bainha interna do folículo (material fluorescente-amarelo à luz de Wood).
Tricostasia Espinulosa- Consiste no acúmulo de pêlos no mesmo óstio folicular, dando o aspecto de ponteado negro. Parece ser devido à retenção de pêlos telógenos originários de uma mesma matriz pilosa.

Tricoglífos- Conhecidos popularmente como redemoinho é um grupo de cabelos que se implantam no couro cabeludo, formando uma imagem em espiral. É apenas uma alteração na disposição dos cabelos, não há nenhuma alteração anatômica do folículo piloso ou haste. Algumas deformações congênitas, como oxicefalia, dicefalia, microcefalia, trigonocefalia, síndrome de Down, síndrome de Prader-willi, apresentam redemoinhos em quantidade e características tão particulares que servem como um sinal diagnóstico da patologia.
ANOMALIAS DO COURO CABELUDO

Os problemas que mais preocupam são os da raiz (bulbo). Por uma série de fatores, os cabelos sofrem as conseqüências que às vezes os levam a queda parcial ou total (Alopecia). As situações em que é envolvido o couro cabeludo são anomalias tais como: Seborréia: substâncias oleosas que acumulam e se solidificam na raiz, inibindo a oxigenação, assim causando o sufocamento do bulbo; Hiperidrose: excesso de suor, causado pelo descontrole das glândulas sudoríparas, mistura-se ao sebo causando asfixia do bulbo e oleosidade nos cabelos; Anêmico: Acumulam-se os problemas acima descritos e é afetada a circulação sanguínea da papila pilosa tornando o sistema de alimentação do bulbo insuficiente.
OBS: Em todos os casos acima citados é indicado lavar os cabelos com água morna, uma boa limpeza é fundamental para a saúde de todos os cabelos. O choque térmico (água fria imediatamente após a limpeza dos cabelos) é benéfico e quase necessário, é cientificamente comprovada a sua eficiência.
Dermatoses foliculares e hiperticoses- São alterações morfológicas e/ou estruturais dos pêlos, hereditárias ou não, congênitas ou adquiridas, e de solução terapêutica muitas vezes difícil.
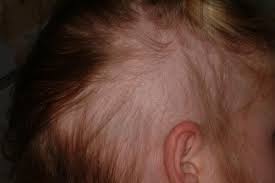
Alopecias cicatriciais- Queda de cabelo causada por traumatismo, queimaduras químicas ou físicas ou exposição a agentes radioativos usados com finalidade terapêutica. Podem ainda ser devidas a doenças que evoluem para atrofias ou cicatrizes, tais como piodermites, paracoccidioidomicose, leishmaniose, tuberculose, sarcoidose, herpes zoster, linfomas, tumores, líquen plano, esclerodermia, lúpus eritematoso fixo, pseudopelada de Brocq e foliculite descalvante.O tratamento deste tipo de queda de cabelo é combater a doença para impedir a atrofia ou cicatriz. Na fase de seqüela com atrofia, quando possível, pode-se fazer o implante de cabelos.

Alopecia areata (pelada)- Apresentam-se como áreas sem cabelo, arredondadas ou ovalares de tamanhos variados, únicas ou múltiplas, isoladas ou confluídas, sem alteração da pele, a não ser discreta hipotonia. Podem ocorrer no couro cabeludo e/ou em outras regiões pilosas. Em alguns casos, evolui para perda total dos cabelos. A causa é desconhecida, podendo estar relacionada a distúrbios emocionais, infecções ou ataques do próprio sistema imunológico. O tratamento da alopecia areata inclui:
• Tratar as possíveis causas, dando especial atenção aos distúrbios psíquicos e se necessário solicitar a colaboração do psiquiatra.
• Medicações rubefacientes em aplicações diárias ou em dias alternados. Estes medicamentos aumentam a circulação do sangue no local e de modo geral provoca a repilação.
• Medicamentos corticóides em solução ou pomada podem ser úteis. A sua ação é baseada na supressão do sistema imunológico no local.

Queda de cabelo de causa mecânica- Quando a queda de cabelo é devido a fatores físicos sobre o couro cabeludo, o tratamento é procurar afastar as causas. Em casos antigos, nos quais a ação traumatizante se fez por longo tempo, a alopécia pode tornar-se irreversível. Exemplos:
• Recém-nascidos: perda de cabelo, principalmente na região occipital, provavelmente devido à criança permanecer deitada por longo tempo. É transitória, não necessitando de tratamento.
• Certos penteados que provocam maior tração dos cabelos, comprometendo as regiões fronto-temporais e periferia do couro cabeludo.
• Também pode ser causada pelo uso de chapéus, quepes ou outros agentes compressivos.
• Pode ainda ocorrer em doentes que permanecem deitados por longo tempo.

• Tricotilomania: em pessoas que adquirem o hábito de arrancar os próprios cabelos e pêlos, surgem áreas de alopecia, nas quais os cabelos apresentam-se de diferentes comprimentos. O tratamento consiste em investigar e tratar a causa, em geral psicológica. O acompanhamento no psiquiatra é necessário.
Queda de cabelo devido a doenças infecciosas- Doenças infecciosas com febre alta durando de três a cinco dias podem causar queda de cabelo difusa, que se surgem entre 75 e 90 dias após o episódio febril. Nestes casos, os cabelos nascem novamente, sem tratamento. Na infecção por sífilis podem ocorrer áreas de rarefação de cabelos e/ou pêlos, constituindo a clássica alopecia em clareira. Após o tratamento da sífilis há recuperação dos cabelos e pêlos. Na hanseníase pode haver alopecia, em geral acompanhada de anestesia e anidrose. É comum a perda de pêlos no terço externo dos supercílios (madarose). Costuma ser irreversível, mesmo com o tratamento específico.
Queda de cabelo de causas sistêmicas- Pode ocorrer alopecia difusa em várias doenças que acometem o organismo como um todo:
• Lúpus eritematoso sistêmico,
• Dermatomiosite,
• Anemia ferropriva,
• Doenças carenciais e debilitantes,
• Diabetes,
• Hipertiroidismo,
• Hipotiroidismo,
• Doença de Addison.
O tratamento é o da doença sistêmica, ou seja, geralmente combatendo a causa, os cabelos crescem novamente. Em mulheres, após o parto, é comum a observação de alopecia difusa do couro cabeludo. Geralmente é pouco intensa, dura alguns meses e regride. A regressão do quadro pode ser favorecida com administração de complexos vitamínicos e apoio psicológico.
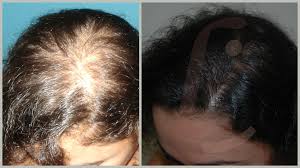
Alopecia Feminina Difusa- Este tipo de queda de cabelo apresenta diminuição de cabelos nas regiões fronto-parietais, de modo difuso, persistindo cabelos mais curtos e afilados; a pele perde parte da elasticidade, podendo ser acompanhada de seborréia. Em geral a queda está associada a perturbações hormonais, com aumento da progesterona, menopausa, ou pelo uso de injeções de andrógenos com fim de tratamento de outro distúrbio. O diagnóstico é realizado pelo médico, que geralmente solicita exames de dosagens hormonais. Tratamento deste tipo de queda de cabelo depende do resultado das dosagens hormonais, podendo ter indicação o uso de preparados antiandrogênicos, associados a estrógenos, a fim de combater a desregulação hormonal.

Calvície ou alopecia seborréica- Este tipo de queda de cabelo é mais comum no homem. A queda inicia-se nas regiões fronto-parietais e/ou no vértice, podendo progredir e atingir toda a parte central do couro cabeludo. Freqüentemente encontra-se seborréia do couro cabeludo, ou seja, aumento de oleosidade. Geralmente é tanto mais grave quanto mais precoce é o início da queda de cabelo. Em mulher a alopecia atinge principalmente a parte central do couro cabeludo e excepcionalmente ocorre a perda total dos cabelos. Muito mais rara. O tratamento da calvície pode retardar ou interromper o processo, e quanto mais precoce o tratamento, melhor o resultado. Os tratamentos disponíveis são:
• A finasterida é um medicamento utilizado no tratamento da calvície com bons resultados na interrupção da queda e no fortalecimento de capilar.
• Minoxidil para uso local em loções com resultados favoráveis, porém tem que ser usado por vários meses (3-4 meses).
• Para o tratamento da seborréia, recomenda-se o uso de sabonetes sulfurosos, xampus à base de coaltar, zinco ou cetoconazol.
A suspensão do uso poderá acarretar a queda dos cabelos recuperados, voltando à situação inicial. Medidas gerais tais como correção dos distúrbios emocionais, alterações hormonais, deficiências dietéticas, controle de pressão arterial, evitar o uso exagerado de descolorantes ou tinturas. Uma vez estabelecida a calvície o único recurso terapêutico é implante de cabelos, que até o momento vem apresentando resultados satisfatórios.

Simplex Capillitii Pitiríase (Caspa)- É o derramamento de células mortas do couro cabeludo. À medida que a epiderme começa a se restituir, as células são empurradas para fora, onde acabam por morrer e descamar. Na maioria das pessoas, esses flocos de pele são muito pequenos para serem visíveis. No entanto, certas condições, causam o aceleramento deste processo. Para as pessoas com caspa, o desprendimento das células da pele madura e pode ser quitado em 2-7 dias, ao contrário de cerca de um mês em pessoas sem caspa. O resultado é que as células mortas da pele são eliminadas em grandes grupos de hidrocarbonetos, que aparecem como manchas brancas ou acinzentadas no couro cabeludo. Há algumas evidências de que os alimentos (especialmente açúcar e fermento), o excesso de transpiração e o clima têm um importante papel na patogênese da caspa.

Dermatite seborréica- Verermelhidão e coceira são os sintomas e freqüentemente ocorre em torno de dobras do nariz e nas áreas da sobrancelha, e não apenas no couro cabeludo. Apresentam-se na forma de grandes escamas prateadas. Mudanças sazonais e o estresse podem influenciar a dermatite seborréica. O ácido salicílico remove as células mortas da pele do couro cabeludo e diminui a velocidade com que essas células são criadas. Contudo, a eliminação do fungo exige atenção maior para evitar reincidencia. Os agentes antifúngicos mais comuns são o Piritionato de Zinco, o Sulfeto de Selênio e o Cetoconazol.
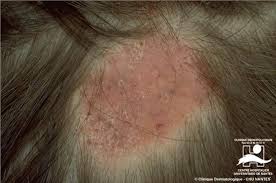
Tinea da cabeça- São infecções causadas por fungos que atingem a pele, as unhas e os cabelos. Os fungos estão em toda parte podendo ser encontrados no solo e em animais. Até mesmo na nossa pele existem fungos convivendo "pacificamente" conosco, sem causar doença. Aparece com mais freqüência em crianças. Diagnosticada a partir de áreas arredondadas com os cabelos cortados rente ao couro cabeludo. É muito contagiosa. A queratina, substância encontrada na superfície cutânea, unhas e cabelos, é o "alimento" para estes fungos. Quando encontram condições favoráveis ao seu crescimento, como: calor, umidade, baixa de imunidade ou uso de antibióticos sistêmicos por longo prazo (alteram o equilíbrio da pele), estes fungos se reproduzem e passam então a causar a doença.

Canities – Cabelos brancos. Os cabelos grisalhos são causados pelo grande acúmulo de peróxido de hidrogênio devido ao desgaste do folículo piloso, o que bloqueia a pigmentação natural do cabelo.as as nossas células capilares fabricam um pouquinho de peróxido de hidrogênio, mas, à medida que envelhecemos, este pouquinho se transforma em muito. Nós clareamos o pigmento de nosso cabelo de dentro para fora e nosso cabelo fica cinza e, então, branco.

Escabiose (sarna)- Sarcoptes scabiei – Parasita causador da escabiose (sarna). Facilmente reconhecida, a sarna é uma doença de pele bem característica. “Causada por um ácaro – Sarcoptes scabiei variedade hominis – sua transmissão acontece através do contato pessoal”. Há, ainda, a possibilidade de ser transmitida pelo uso de roupas, cama ou colchões infectados. Mas esse meio é menos comum, pois o parasita, fora do hospedeiro, morre em menos de uma semana. Os parasitas escavam túneis (sulcos) muito finos sob a pele, onde as fêmeas depositam seus ovos, que eclodem dentro de 7 a 10 dias, dando origem a novos parasitas. Os principais sintomas da sarna são a coceira intensa, carocinhos e feridas. O tratamento consiste na aplicação de medicamentos, sob acompanhamento médico na forma de loções, sobre o couro cabeludo, mesmo nos locais onde não aparecem lesões. Terminada a primeira série do tratamento, este deve ser repetido após uma semana, para atingir os ovos deixados pelo parasita. A medicação também pode ser realizada por via oral, sob a forma de comprimidos ministrados em dose única. Pode ser necessária a repetição após uma semana. Em casos resistentes ao tratamento, pode-se associar os tratamentos oral e local. Para que o tratamento seja eficaz, deve ser feito tanto com quem manifestou a doença quanto com quem está em contato com o doente. Quando existe alguém com sarna, provavelmente, mais de uma pessoa possui o mesmo problema em casa. É recomendado lavar bem e ferver roupas pessoais e de cama para o tratamento ser completo.

Pediculose (Pediculus Humanus Capitis) - Piolho. A pediculose também é uma doença parasitária, causada pelo piolho. A transmissão do piolho acontece através de contato pessoal. O parasita vive do sangue sugado do couro cabeludo. A fêmea deposita lêndeas, ovos de cor esbranquiçada, nos fios de cabelo. A principal característica da doença é a coceira, que acontece com mais intensidade na parte posterior da cabeça. Com a coceira podem aparecer lesões secundárias, que infectadas por bactérias podem levar ao aumento dos gânglios linfáticos (ínguas) e,podem se tornar vetores de doenças infecciosas como o Tifo e febre corrente. O tratamento da pediculose capilar consiste na aplicação, nos cabelos, de medicamentos específicos para o extermínio dos parasitas e deve ser repetido após sete dias. Há, também, um tratamento através de medicação via oral, sob a forma de comprimidos tomados em dose única. Em casos de difícil tratamento, os melhores resultados são obtidos com a associação dos tratamentos oral e local. A utilização de pente fino ajuda na retirada dos piolhos. As lêndeas devem ser retiradas uma a uma, já que os medicamentos muitas vezes não eliminam os ovos.
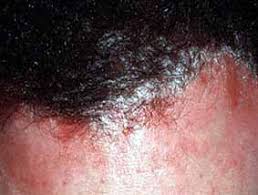
Psoríase- As células da pele crescem fundo e ao poucos sobem à superfície. Esse processo de renovação da pele dura em torno de um mês. Com a psoríase isso acontece em apenas alguns dias porque as células sobem muito rápido e se empilham na superfície. Os sintomas da psoríase são manchas de pele vermelha grossa com escamas prateadas. Essas manchas podem coçar e doer. Não é contagiosa, geralmente desencadeada por fundo emocional. Pode ser controlada com ácido fumárico que forma-se naturalmente na pele quando esta é exposta ao sol. No caso de psoríase este processo é deficitário, sendo necessária uma exposição prolongada, ou a medicação do mesmo.
BIBLIOGRAFIA
- Anatomia, Fisiologia e Alterações Genéticas e Adquiridas.
www.sbcd.org.br
- Dermatoses do Couro Cabeludo.
www.lockfordiagnosis.com
- Queda de Cabelo.
www.bancodesaude.com.br
- Micoses Superficiais da Pele.
www.dermatologia.net
- Revista Ragga “Cientista descobre causa do cabelo grisalho.”
www.new.direvista.se.uai.com.br
- Escabiose e Pediculose Monique Cherpack- dermatologia.
www.hebron.com.br
Nelson Antônio Pereira Locatelli.
O cabelo (do latim capĭllus) é cada um dos pelos que crescem no couro cabeludo (parte superior da cabeça do corpo humano) há em média 3 milhões e meio de fios capilares em uma pessoa adulta, cresce em média 1 cm por mês. Diferenciam-se dos pêlos comuns pela sua elevadíssima concentração por área de pele e pelo desenvolvimento em comprimento. Acima de tudo, o fio de cabelo é um pelo. Possui a mesma estrutura de todos os pelos do corpo humano, porém tem suas particularidades. Vejamos à seguir algumas anomalias da haste e do couro cabeludo.
ANOMALIAS DA HASTE
Tricorrehexis Nodosa- Todo o comprimento da haste do cabelo (sobretudo na proximidade das pontas), encontramos a presença de verdadeiros nódulos, oriundos de uma alteração tanto longitudinal como transversal da secção curtical.
Dermatoses foliculares e hiperticoses - São alterações morfológicas e/ou estruturais dos pêlos, hereditárias ou não, congênitas ou adquiridas, e de solução terapêutica muitas vezes difícil.
Moniletrix - Cabelos em conta de rosáreo. É afecção rara, hereditária, que surge na infância, caracterizada por dilatações e estreitamentos alternados nos cabelos e pêlos, que são curtos pelas fraturas que ocorrem. Os cabelos apresentam variação regular na espessura, adquirindo a aparência de nodosidades; afetam particularmente o dorso do couro cabeludo, embora o couro cabeludo inteiro e até mesmo os pêlos corporais possam ser afetados. Há uma alopecia parcial com ceratose pilar e tem sido encontrada na síndrome de Menkes e na argininossuccinilacidúria. Pode ser reconhecida pelo exame do pêlo com lupa e não há tratamento efetivo.
Tricorexe Nodosa - Desgaste do cabelo. É uma resposta do cabelo a um traumatismo. Os pêlos apresentam nódulos por haver uma dissecção longitudinal das fibras, o que ocasiona quebras. Vários fatores são incriminados para sua formação: sol, pente, escova, xampus, banhos de mar, etc. Há uma forma acompanhada de um transtorno metabólico como acidúria argininossuccínica, síndrome de Menkes e tricotiodistrofia.
Tricorrexe Invaginata – Cabelos em bambu. Trata-se de genodermatose muito rara, na qual em uma determinada região da haste, esta se alarga e a parte mais distal se invagina na parte mais distal do pêlo, cujo aspecto é o do nó de bambu. A tricorrexe invaginata é clássica na síndrome de Netherton, porém pode ocorrer isoladamente em lesões traumáticas nos cabelos normais ou em outras alterações congênitas da haste. Pode ser acompanhada de pili torti e tricorrexe nodosa.
Triconodose- Afecção comum, caracterizada por torção dos cabelos que formam nós ou laços consequente a procedimentos cosméticos ou fricção. É mais observado em cabelos curtos e crespos, e normalmente acomete cabelos mais finos.
Tricoptilose- É quadro comum, caracterizado por cabelos frágeis e bifurcado. Resulta do desgaste da cutícula que expõe as fibras da córtex, como a ponte de uma corda desgastada. As fendas podem ser apenas na extremidade livre ou em toda a extensão da haste, resultando em fraturas. Pode ser relacionada com o uso de fixadores, água quente, produtos químicos e escovadura excessiva.
Pili Torti - Pêlos Torcidos. É afecção congênita rara caracterizada por pêlos espiralados, torcidos em torno dos eixos, secos e quebradiços, cuja localização mais freqüente é o couro cabeludo. Herdada por gene autossômico dominante e pode ser associado com outras malformações. É a anormalidade de pêlo mais encontrada na síndrome de Menkes. O defeito é notado na infância pela fragilidade dos cabelos.
Pili Annulati - Cabelo em Anéis. É distrofia rara, congênita, geralmente autossômica dominante, na qual os cabelos apresentam faixas anulares alternantes, com áreas claras e escuras por alterações do córtex e da medula do pêlo, podendo ocorrer fraturas. Não há tratamento. Tinturas podem ser usadas.
Pili Pseudo Annulati- O aspecto é idêntico à Pili Annulati, mas difere porque nesse tipo de pêlo o anel brilhante é devido à reflexão e refração da luz por superfícies achatadas e torcidas do pêlo, enquanto naquele tipo de pêlo o anel mais claro decorre de alterações internas, no córtex e medula.
Pili Recurvati - Pêlos encravados. São pêlos que nascem obliquamente, encurvam e penetram na pele. Afecção freqüente, principalmente em pêlos da barba e da nuca. Os pêlos encravados podem causar uma reação inflamatória tipo corpo estranho e foliculite da barba. O tratamento é fazer a barba com o menor trauma possível, usando em seguida creme de corticóide associado com antibiótico. Em casos graves pode ser tentada depilação definitiva.
Pili Bifurcati- Trata-se de cabelo com fenda longitudinal circunscrita, de modo a dar o aspecto de bifurcação.
Pili Triangulati Et Caniculi - Síndrome dos Cabelos Impenteáveis. São cabelos com aparência desorganizada que não são penteáveis. A haste do pêlo tem um aspecto triangular à microscopia eletrônica, associado a uma depressão longitudinal. A quantidade de pêlo é normal, assim como o comprimento pode ser.
Pili Multigemini- Caracteriza-se pela presença de vários pêlos saindo de um único aparelho pilossebáceo.
Tricopoliodistrofia- PiliTorti com deficiência de cobre Síndrome de Menke. É afecção causada por gene recessivo ligado ao sexo, devida à incapacidade de absorção intestinal e utilização do cobre. O quadro inicia-se nos primeiros meses de vida e os cabelos são torcidos, sem brilho e quebradiços. Há atraso de desenvolvimento neuro-psicomotor, aneurismas e morte nos primeiros anos de vida. O diagnóstico pode ser confirmado com baixos níveis de cobre e ceruloplasmina no soro. O tratamento seria uma tentativa de substituição do cobre.
Cabelos Lanosos - Woolly Hair. É o cabelo crespo, encaracolado como na raça negra. Os pêlos lanosos, porém, são tão entrelaçados que se torna difícil penteá-los. Pode ser transmitido por gene autossômico dominante ou recessivo. É mais comum na criança e vai se normalizando na idade adulta.
Cabelo Com Casca - Hair Casts. Condição de provável origem hereditária, cujos cabelos apresentam uma envoltura ceratínica, devido à retenção de segmentos da bainha interna do folículo (material fluorescente-amarelo à luz de Wood).
Tricostasia Espinulosa- Consiste no acúmulo de pêlos no mesmo óstio folicular, dando o aspecto de ponteado negro. Parece ser devido à retenção de pêlos telógenos originários de uma mesma matriz pilosa.
Tricoglífos- Conhecidos popularmente como redemoinho é um grupo de cabelos que se implantam no couro cabeludo, formando uma imagem em espiral. É apenas uma alteração na disposição dos cabelos, não há nenhuma alteração anatômica do folículo piloso ou haste. Algumas deformações congênitas, como oxicefalia, dicefalia, microcefalia, trigonocefalia, síndrome de Down, síndrome de Prader-willi, apresentam redemoinhos em quantidade e características tão particulares que servem como um sinal diagnóstico da patologia.
ANOMALIAS DO COURO CABELUDO
Os problemas que mais preocupam são os da raiz (bulbo). Por uma série de fatores, os cabelos sofrem as conseqüências que às vezes os levam a queda parcial ou total (Alopecia). As situações em que é envolvido o couro cabeludo são anomalias tais como: Seborréia: substâncias oleosas que acumulam e se solidificam na raiz, inibindo a oxigenação, assim causando o sufocamento do bulbo; Hiperidrose: excesso de suor, causado pelo descontrole das glândulas sudoríparas, mistura-se ao sebo causando asfixia do bulbo e oleosidade nos cabelos; Anêmico: Acumulam-se os problemas acima descritos e é afetada a circulação sanguínea da papila pilosa tornando o sistema de alimentação do bulbo insuficiente.
OBS: Em todos os casos acima citados é indicado lavar os cabelos com água morna, uma boa limpeza é fundamental para a saúde de todos os cabelos. O choque térmico (água fria imediatamente após a limpeza dos cabelos) é benéfico e quase necessário, é cientificamente comprovada a sua eficiência.
Dermatoses foliculares e hiperticoses- São alterações morfológicas e/ou estruturais dos pêlos, hereditárias ou não, congênitas ou adquiridas, e de solução terapêutica muitas vezes difícil.
Alopecias cicatriciais- Queda de cabelo causada por traumatismo, queimaduras químicas ou físicas ou exposição a agentes radioativos usados com finalidade terapêutica. Podem ainda ser devidas a doenças que evoluem para atrofias ou cicatrizes, tais como piodermites, paracoccidioidomicose, leishmaniose, tuberculose, sarcoidose, herpes zoster, linfomas, tumores, líquen plano, esclerodermia, lúpus eritematoso fixo, pseudopelada de Brocq e foliculite descalvante.O tratamento deste tipo de queda de cabelo é combater a doença para impedir a atrofia ou cicatriz. Na fase de seqüela com atrofia, quando possível, pode-se fazer o implante de cabelos.
Alopecia areata (pelada)- Apresentam-se como áreas sem cabelo, arredondadas ou ovalares de tamanhos variados, únicas ou múltiplas, isoladas ou confluídas, sem alteração da pele, a não ser discreta hipotonia. Podem ocorrer no couro cabeludo e/ou em outras regiões pilosas. Em alguns casos, evolui para perda total dos cabelos. A causa é desconhecida, podendo estar relacionada a distúrbios emocionais, infecções ou ataques do próprio sistema imunológico. O tratamento da alopecia areata inclui:
• Tratar as possíveis causas, dando especial atenção aos distúrbios psíquicos e se necessário solicitar a colaboração do psiquiatra.
• Medicações rubefacientes em aplicações diárias ou em dias alternados. Estes medicamentos aumentam a circulação do sangue no local e de modo geral provoca a repilação.
• Medicamentos corticóides em solução ou pomada podem ser úteis. A sua ação é baseada na supressão do sistema imunológico no local.
Queda de cabelo de causa mecânica- Quando a queda de cabelo é devido a fatores físicos sobre o couro cabeludo, o tratamento é procurar afastar as causas. Em casos antigos, nos quais a ação traumatizante se fez por longo tempo, a alopécia pode tornar-se irreversível. Exemplos:
• Recém-nascidos: perda de cabelo, principalmente na região occipital, provavelmente devido à criança permanecer deitada por longo tempo. É transitória, não necessitando de tratamento.
• Certos penteados que provocam maior tração dos cabelos, comprometendo as regiões fronto-temporais e periferia do couro cabeludo.
• Também pode ser causada pelo uso de chapéus, quepes ou outros agentes compressivos.
• Pode ainda ocorrer em doentes que permanecem deitados por longo tempo.
• Tricotilomania: em pessoas que adquirem o hábito de arrancar os próprios cabelos e pêlos, surgem áreas de alopecia, nas quais os cabelos apresentam-se de diferentes comprimentos. O tratamento consiste em investigar e tratar a causa, em geral psicológica. O acompanhamento no psiquiatra é necessário.
Queda de cabelo devido a doenças infecciosas- Doenças infecciosas com febre alta durando de três a cinco dias podem causar queda de cabelo difusa, que se surgem entre 75 e 90 dias após o episódio febril. Nestes casos, os cabelos nascem novamente, sem tratamento. Na infecção por sífilis podem ocorrer áreas de rarefação de cabelos e/ou pêlos, constituindo a clássica alopecia em clareira. Após o tratamento da sífilis há recuperação dos cabelos e pêlos. Na hanseníase pode haver alopecia, em geral acompanhada de anestesia e anidrose. É comum a perda de pêlos no terço externo dos supercílios (madarose). Costuma ser irreversível, mesmo com o tratamento específico.
Queda de cabelo de causas sistêmicas- Pode ocorrer alopecia difusa em várias doenças que acometem o organismo como um todo:
• Lúpus eritematoso sistêmico,
• Dermatomiosite,
• Anemia ferropriva,
• Doenças carenciais e debilitantes,
• Diabetes,
• Hipertiroidismo,
• Hipotiroidismo,
• Doença de Addison.
O tratamento é o da doença sistêmica, ou seja, geralmente combatendo a causa, os cabelos crescem novamente. Em mulheres, após o parto, é comum a observação de alopecia difusa do couro cabeludo. Geralmente é pouco intensa, dura alguns meses e regride. A regressão do quadro pode ser favorecida com administração de complexos vitamínicos e apoio psicológico.
Alopecia Feminina Difusa- Este tipo de queda de cabelo apresenta diminuição de cabelos nas regiões fronto-parietais, de modo difuso, persistindo cabelos mais curtos e afilados; a pele perde parte da elasticidade, podendo ser acompanhada de seborréia. Em geral a queda está associada a perturbações hormonais, com aumento da progesterona, menopausa, ou pelo uso de injeções de andrógenos com fim de tratamento de outro distúrbio. O diagnóstico é realizado pelo médico, que geralmente solicita exames de dosagens hormonais. Tratamento deste tipo de queda de cabelo depende do resultado das dosagens hormonais, podendo ter indicação o uso de preparados antiandrogênicos, associados a estrógenos, a fim de combater a desregulação hormonal.
Calvície ou alopecia seborréica- Este tipo de queda de cabelo é mais comum no homem. A queda inicia-se nas regiões fronto-parietais e/ou no vértice, podendo progredir e atingir toda a parte central do couro cabeludo. Freqüentemente encontra-se seborréia do couro cabeludo, ou seja, aumento de oleosidade. Geralmente é tanto mais grave quanto mais precoce é o início da queda de cabelo. Em mulher a alopecia atinge principalmente a parte central do couro cabeludo e excepcionalmente ocorre a perda total dos cabelos. Muito mais rara. O tratamento da calvície pode retardar ou interromper o processo, e quanto mais precoce o tratamento, melhor o resultado. Os tratamentos disponíveis são:
• A finasterida é um medicamento utilizado no tratamento da calvície com bons resultados na interrupção da queda e no fortalecimento de capilar.
• Minoxidil para uso local em loções com resultados favoráveis, porém tem que ser usado por vários meses (3-4 meses).
• Para o tratamento da seborréia, recomenda-se o uso de sabonetes sulfurosos, xampus à base de coaltar, zinco ou cetoconazol.
A suspensão do uso poderá acarretar a queda dos cabelos recuperados, voltando à situação inicial. Medidas gerais tais como correção dos distúrbios emocionais, alterações hormonais, deficiências dietéticas, controle de pressão arterial, evitar o uso exagerado de descolorantes ou tinturas. Uma vez estabelecida a calvície o único recurso terapêutico é implante de cabelos, que até o momento vem apresentando resultados satisfatórios.
Simplex Capillitii Pitiríase (Caspa)- É o derramamento de células mortas do couro cabeludo. À medida que a epiderme começa a se restituir, as células são empurradas para fora, onde acabam por morrer e descamar. Na maioria das pessoas, esses flocos de pele são muito pequenos para serem visíveis. No entanto, certas condições, causam o aceleramento deste processo. Para as pessoas com caspa, o desprendimento das células da pele madura e pode ser quitado em 2-7 dias, ao contrário de cerca de um mês em pessoas sem caspa. O resultado é que as células mortas da pele são eliminadas em grandes grupos de hidrocarbonetos, que aparecem como manchas brancas ou acinzentadas no couro cabeludo. Há algumas evidências de que os alimentos (especialmente açúcar e fermento), o excesso de transpiração e o clima têm um importante papel na patogênese da caspa.
Dermatite seborréica- Verermelhidão e coceira são os sintomas e freqüentemente ocorre em torno de dobras do nariz e nas áreas da sobrancelha, e não apenas no couro cabeludo. Apresentam-se na forma de grandes escamas prateadas. Mudanças sazonais e o estresse podem influenciar a dermatite seborréica. O ácido salicílico remove as células mortas da pele do couro cabeludo e diminui a velocidade com que essas células são criadas. Contudo, a eliminação do fungo exige atenção maior para evitar reincidencia. Os agentes antifúngicos mais comuns são o Piritionato de Zinco, o Sulfeto de Selênio e o Cetoconazol.
Tinea da cabeça- São infecções causadas por fungos que atingem a pele, as unhas e os cabelos. Os fungos estão em toda parte podendo ser encontrados no solo e em animais. Até mesmo na nossa pele existem fungos convivendo "pacificamente" conosco, sem causar doença. Aparece com mais freqüência em crianças. Diagnosticada a partir de áreas arredondadas com os cabelos cortados rente ao couro cabeludo. É muito contagiosa. A queratina, substância encontrada na superfície cutânea, unhas e cabelos, é o "alimento" para estes fungos. Quando encontram condições favoráveis ao seu crescimento, como: calor, umidade, baixa de imunidade ou uso de antibióticos sistêmicos por longo prazo (alteram o equilíbrio da pele), estes fungos se reproduzem e passam então a causar a doença.
Canities – Cabelos brancos. Os cabelos grisalhos são causados pelo grande acúmulo de peróxido de hidrogênio devido ao desgaste do folículo piloso, o que bloqueia a pigmentação natural do cabelo.as as nossas células capilares fabricam um pouquinho de peróxido de hidrogênio, mas, à medida que envelhecemos, este pouquinho se transforma em muito. Nós clareamos o pigmento de nosso cabelo de dentro para fora e nosso cabelo fica cinza e, então, branco.
Escabiose (sarna)- Sarcoptes scabiei – Parasita causador da escabiose (sarna). Facilmente reconhecida, a sarna é uma doença de pele bem característica. “Causada por um ácaro – Sarcoptes scabiei variedade hominis – sua transmissão acontece através do contato pessoal”. Há, ainda, a possibilidade de ser transmitida pelo uso de roupas, cama ou colchões infectados. Mas esse meio é menos comum, pois o parasita, fora do hospedeiro, morre em menos de uma semana. Os parasitas escavam túneis (sulcos) muito finos sob a pele, onde as fêmeas depositam seus ovos, que eclodem dentro de 7 a 10 dias, dando origem a novos parasitas. Os principais sintomas da sarna são a coceira intensa, carocinhos e feridas. O tratamento consiste na aplicação de medicamentos, sob acompanhamento médico na forma de loções, sobre o couro cabeludo, mesmo nos locais onde não aparecem lesões. Terminada a primeira série do tratamento, este deve ser repetido após uma semana, para atingir os ovos deixados pelo parasita. A medicação também pode ser realizada por via oral, sob a forma de comprimidos ministrados em dose única. Pode ser necessária a repetição após uma semana. Em casos resistentes ao tratamento, pode-se associar os tratamentos oral e local. Para que o tratamento seja eficaz, deve ser feito tanto com quem manifestou a doença quanto com quem está em contato com o doente. Quando existe alguém com sarna, provavelmente, mais de uma pessoa possui o mesmo problema em casa. É recomendado lavar bem e ferver roupas pessoais e de cama para o tratamento ser completo.
Pediculose (Pediculus Humanus Capitis) - Piolho. A pediculose também é uma doença parasitária, causada pelo piolho. A transmissão do piolho acontece através de contato pessoal. O parasita vive do sangue sugado do couro cabeludo. A fêmea deposita lêndeas, ovos de cor esbranquiçada, nos fios de cabelo. A principal característica da doença é a coceira, que acontece com mais intensidade na parte posterior da cabeça. Com a coceira podem aparecer lesões secundárias, que infectadas por bactérias podem levar ao aumento dos gânglios linfáticos (ínguas) e,podem se tornar vetores de doenças infecciosas como o Tifo e febre corrente. O tratamento da pediculose capilar consiste na aplicação, nos cabelos, de medicamentos específicos para o extermínio dos parasitas e deve ser repetido após sete dias. Há, também, um tratamento através de medicação via oral, sob a forma de comprimidos tomados em dose única. Em casos de difícil tratamento, os melhores resultados são obtidos com a associação dos tratamentos oral e local. A utilização de pente fino ajuda na retirada dos piolhos. As lêndeas devem ser retiradas uma a uma, já que os medicamentos muitas vezes não eliminam os ovos.
Psoríase- As células da pele crescem fundo e ao poucos sobem à superfície. Esse processo de renovação da pele dura em torno de um mês. Com a psoríase isso acontece em apenas alguns dias porque as células sobem muito rápido e se empilham na superfície. Os sintomas da psoríase são manchas de pele vermelha grossa com escamas prateadas. Essas manchas podem coçar e doer. Não é contagiosa, geralmente desencadeada por fundo emocional. Pode ser controlada com ácido fumárico que forma-se naturalmente na pele quando esta é exposta ao sol. No caso de psoríase este processo é deficitário, sendo necessária uma exposição prolongada, ou a medicação do mesmo.
BIBLIOGRAFIA
- Anatomia, Fisiologia e Alterações Genéticas e Adquiridas.
www.sbcd.org.br
- Dermatoses do Couro Cabeludo.
www.lockfordiagnosis.com
- Queda de Cabelo.
www.bancodesaude.com.br
- Micoses Superficiais da Pele.
www.dermatologia.net
- Revista Ragga “Cientista descobre causa do cabelo grisalho.”
www.new.direvista.se.uai.com.br
- Escabiose e Pediculose Monique Cherpack- dermatologia.
www.hebron.com.br



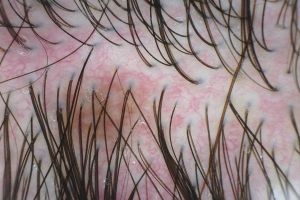
Nenhum comentário:http://nelsinholocatelli.blogspot.com.br/2010/10/doencas-do-cabelo-e-do-couro-cabeludo.html